Методы лечения атеросклеротических отложений зависят от степени болезни, наличия хронических заболеваний, возраста и общего состояния пациента. К основным методам относятся: медикаментозный, операционный и немедикаментозный. Победа над заболеванием зависит от своевременного обращения к врачу, перемены образа жизни и соблюдения всех рекомендаций.
Содержание
Как развивается атеросклеротическое заболевание
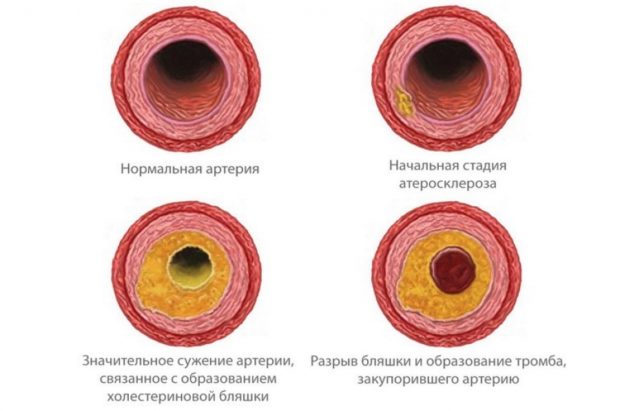
Патогенез атеросклеротического нарушения движения крови начал активно изучаться в последние 15-20 лет. Из-за повышения темпа жизни, снижения качества продуктов и ухудшения экологии заболевание стали диагностировать чаще. Что такое атеросклероз сосудов — это образования на стенках сосудов бляшек, которые затрудняют движение крови по сосудам. Заболевание развивается постепенно.
Основные компоненты крови — фосфолипиды, холестерин и триглицериды. Холестерин играет важную роль в образовании желчной кислоты, кортикостероидов и половых гормонов. В крови вещество циркулирует в виде липопротеидов, которые различаются классами. Липопротеиды низкой и очень низкой плотности отвечают за перенос холестерина, синтезируемого в печени, к клеткам. Повышенное содержание липопротеидов низкой плотности является предшественником болезни. Дальнейшее развитие происходит из-за захватывания рецепторами белковой породы частицы липопротеидов пониженной плотности. Рецепторы не только захватывают клетки, но и связывают их, после чего расщепляют внутри. Выполнив функцию, рецепторы возвращаются в исходное положение и начинают цикл заново. При нарушении работы рецепторов возникает гиперхолестеринемия.
Избыток холестерина подвергается процессу перекисного окисления, в результате которого он становится чужим для клетки. Это приводит к образованию жировой полоски и воспалительной реакции.
Нагруженные липидами моноциты постепенно превращаются в новые клетки, которые называют пенистыми. Изнутри они заполнены холестерином, а их скопление в одном месте провоцирует образования бляшки. Когда пенистая клетка разрушается, то освобожденные липиды и активные вещества проникают в подэндотелианый слой мышечной ткани сосудов. Если имеются повреждения эндотелия, то болезнь начнет развиваться стремительно: происходит фиксация тромбоцитов, что приводит к высвобождению гормонов роста мышечных клеток и АДФ (нуклеотид, состоящий из аденина, рибозы и двух остатков фосфорной кислоты.). Взаимодействие клеток с макрофагами и активными веществами приводит к быстрому образованию атеросклеротической бляшки на месте повреждения.
Новообразование заполнено липидами в жидком состоянии, а мягкость и рыхлость сопровождается частыми разрывами с тромбообразованием. Даже небольшое нарушение целостности бляшки в коронарной артерии может спровоцировать острый тромбоз и летальный исход. Однако молодые бляшки легче поддаются лечению.
Причины заболевания
Причины теросклеротического поражения сосудов делятся на несколько групп. К первой относятся те, которые не зависят от человека: возраст, пол и наследственность. Вторая группа включает гиподинамию, вредные привычки и неправильное питание.
Третья группа — хронические заболевания, на фоне которых обычно развивается нарушение целостности сосудов. Гипертония создает условия для активного процесса пропитывания жирами стенок сосудов. Это приводит к быстрому образованию бляшек, а пониженная эластичность сосудов способствует постоянному поддержанию высокого давления.
Дислипидемия характеризуется нарушением в организме жирового обмена. Болезнь проявляется повышенным содержанием в крови липопротеидов, холестерина и триглицеридов. Сахарный диабет и ожирение повышают вероятность развития заболевания в 7-9 раз. Объясняют это нарушением жирового обмена и обмена веществ.
Повышают риск развития болезни интоксикация организма и инфекционные заболевания. Токсичные вещества поражают стенки сосудов, нарушая их целостность.
Симптоматика
Медики выделяют в развитии болезни два периода: бессимптомный и клинический. Первый характеризуется повышением содержания липопротеидов низкой активности и холестерина. Клинический период начинается, когда происходит сужение просвета сосуда на 50% и более. Подразделят клиническую стадию на ишемическую, тромбонекротическую и фиброзную.
Симптомы зависят от стадии и вида пораженных сосудов. Если затронуты коронарные сосуды сердца, то симптомами будут кардиосклероз, стенокардия и инфаркт миокарда. Поражение аорты выявить сложнее — болезнь даже в тяжелой форме протекает обычно незаметно. Если поражение приходится на грудную аорту, то могут возникать периодические жгучие боли в области грудной клетки, отдающие в спину, шею и верх живота. От стенокардической боли симптом отличается продолжительностью: ощущение может длиться до нескольких дней. Поражение брюшной аорты дает о себе знать запорами, метеоризмом и острыми болями в животе.
Непроходимость мезентериальных сосудов проявляется в виде нарушения работы кишечника. У больных отмечаются острые и сильны боли после приема пищи. Сопровождается боль отрыжкой, запором, учащенным биением сердца, повышением АД. Заболевание, распространившееся на почечные артерии, ведет к развитию симптоматической артериальной гипертензии. Поражение сосудов головного мозга отличается такими симптомами, как ухудшение памяти, снижение концентрации внимания, повышенная утомляемость, головные боли, головокружения, нарушения сна. Осложняется эта форма болезни нарушением кровообращения головного мозга и внутренними кровоизлияниями.
Облитерирующая форма заболевания проявляется в виде слабости и болей в икроножных мышцах, зябкости ног и онемения. Также отмечаются трофические нарушения — сухая гангрена, трофические язвы и бледность.
К какому врачу обратиться
При первых проявлениях заболевания нужно обратиться к терапевту: он назначит необходимые первичные анализы, по результатам которых отправит к специалисту. Обычно это врач ангиолог, который занимается сосудами, или флеболог — специалист по венам. Диагностика начинается с биохимического анализа крови, ЭКГ, допплерографии и КТ.
Если выявлена коронарная форма болезни, то к лечению дополнительно привлекают кардиолога. Какой врач лечит атеросклероз сосудов головного мозга — терапевт, ангиолог, невролог. Эта форма заболевания наиболее опасна, поскольку затрагивает головной мозг. Если зафиксировано кровоизлияние, то к лечению подключаются еще нейрохирург и хирург для планового или экстренного хирургического вмешательства.
Нижние конечности также может поразить атеросклеротическое нарушение кровообращения. Врач ангиолог и флеболог, лечит эту форму. Диагностика начинается с пальпации, чрескожного изменения напряжения кислорода, дуплексного исследования крупных сосудов и аускультации. Также могут назначаться дополнительные диагностические меры согласно общему диагнозу и наличию дополнительных хронических заболеваний.
К какому врачу обратиться при атеросклерозе сосудов сетчатки глаза — к терапевту, окулисту, неврологу. Терапевт назначит общие анализы, окулист проверит зрение, глазное яблоко и состояние сосудов.
Формы и осложнения
Опасность заболевания в его осложнениях. Каждая форма имеет свои негативные последствия. К распространенным видам относят поражение:
- Аорты;
- Венечной артерии;
- Сосудов головного мозга;
- Почечных артерий;
- Сосудов кишечника;
- Сосудов нижних конечностей.
Реже встречается форма, затрагивающая легкие, сосуды глазного яблока, верхние конечности.
Нарушение движения крови из-за холестериновых бляшек в аорте встречается чаще. Характерны для этой формы атероматоз, атерокальциноз и изъязвления. Осложнения атеросклероза аорты — развитие гангрены кишечника или нижних конечностей, инфаркта почек или сердца, тромбоза, эмболии и тромбоэмболии. Иногда болезнь приводит к аневризме аорты. Заболевание, поразившее венечные артерии сердца, ведет к ИБС.
При заболевании конечностей чаще происходит поражение нижних конечностей и бедренных артерий. Симптомы проявляются при развитии осложненной формы (атеросклеротическая гангрена и тромбоз).
Заболевание сосудов головного мозга становится причиной возникновения ряда цереброваскулярных болезней. Продолжительная ишемия мозга вместе со стенозирующим атеросклерозом артерий приводит к атрофии коры мозга и дает высокий риск развития слабоумия. Заболевание почечных артерий приводит к ишемии почечной ткани и почечной гипертонии. Осложнения атеросклеротического поражения артерий кишечника — тромбоз и гангрена кишечника.
Лекарственная терапия
Лечение заболевания лекарственными препаратами начинают на второй стадии болезни. При соблюдении курса и предписаний врача значительное улучшение состояния стенок сосудов наступит уже через 2-2,5 года. Клиническое улучшение можно выявить уже через 7-9 недель после начала приема лекарственных препаратов. Объясняется это восстановлением нормальной работы эндотелия, прямым воздействием на вазоспазм и улучшением реологических свойств крови.
Единого лекарственного метода лечения болезни нет. Лекарства от атеросклероза подбираются комплексно, в зависимости от степени болезни, хронических воспалительных процессов в организме и т.д.
Направлены они на:
- Уменьшение количества холестерина, поступаемого в организм;
- Уменьшение в клетках синтеза холестерина;
- Увеличение вывода холестерина с его производными из организма;
- Ограничение процесса окисления липопротеидов;
- Устранение гормональных нарушений и дефицита эндотелия.
Положительными побочными эффектами от препаратов являются понижение АД, улучшение работы мочевыводительной системы, снятие отечности, улучшение работы кишечника, улучшение сна и избавление от тревожности, частой перемены настроения, панических атак.
Никотиновая кислота
Распространенные препараты этой группы: Ниацин, Эндурацин.
При повышении уровня триглицеридов в крови назначают препараты никотиновой группы. Они являются больше витаминами, чем лекарствами, поэтому для гиполипидемического эффекта необходима большая доза. Взрослым рекомендуют до 3 г в сутки. Негативным эффектом приема такой дозировки может стать повышение температуры тела, т.к. происходит процесс ускоренной выработки простагландинов. Чтобы избежать неприятных последствий, можно принять дополнительно таблетку аспирина, а лекарство запить холодной водой.
Хотя Ниацин и отличается дешевой ценой, он является действенным и эффективным препаратом для понижения уровня холестерина и повышения уровня липопротеидов высокой плотности. Во время приема Эндурацина необходимо контролировать состояние печени и соблюдать строгую диету.
Препараты никотиновой кислоты при атеросклерозе имеют противопоказания. Их нельзя принимать при повышенной чувствтительности к компонентам, во время обострения язвенной болезни желудка и при тяжелых формах артериальной гипертензии, циррозе печени, сахарном диабете декомпренсированной стадии. Также эти лекарственные препараты не сочетаются с некоторыми продуктами питания и сресдтвами народной медицины.
Фибраты
К группе фибратов относят:
- Фенофибрат;
- Ципрофибрат;
- Клофибрат;
- Атромид;
- Мисклерон;
- Безафибрат;
- Гемфиброзил.
Препараты при атеросклерозе рекомендованы, если:
- Имеется повышенный уровень триглецеридов при нормальных показателях общего холестерина;
- Диагностировано ожирение или имеется лишний вес;
- Невозможен прием статинов из-за развития гиперлипидемии;
- Выявлен метаболический синдром;
- Диагностирована подагра;
- Выявлена диабетическая ретинопатия.
Запрещено принимать фибраты при:
- Индивидуальной непереносимости лекарства;
- Патологиях почек и печени;
- Калькулезном холецистите;
- Приеме гепатоксичный медикаментов;
- Хронических воспалениях поджелудочной железы.
Несмотря на популярность лекарств группы фибратов, снижение холестерина они дают минимальное — на 5-15%. Во время приема фибратов также необходимо следить за работой печени: побочным эффектом может стать образование желчных камней.
Секвестранты желчных кислот
Распространенные препараты группы — Колестипол, Колестид и Холестирамин. Эти таблетки от атеросклероза принимают за 4 часа до или через 1 час после еды. Запивать рекомендовано соком или бульоном: лекарства имеют неприятный вкус.
Роль секвестрантов — выведение из организма липидов и их производных, которые относятся к группе ионообменных смол. Эти смолы препятствуют всасыванию в кишечнике желчных кислот. Препараты не попадают в кровь, а работают в кишечнике. Поэтому в процессе приема лекарств возможны такие побочные эффекты, как метеоризм, расстройство пищеварения, ощущение тяжести.
Статины
Группа статинов самая ошбирная и включает в себя:
- Природные лекарства, созданные на основе грибковых организмов: Вабадин, Зокор, Симвастатин, Вазилип;
- Синтетические лекарства: Аторвастатин, Флувастатит, Розувастатин, Розарт, Ливостором, Розукард, Торвазином и т.д.
Статины при атеросклерозе уменьшают образование холестерина в гепатоциах. Эффективность лекарств объясняется областью их работы: они проникают в те отделы печени, где происходит синтез холестерина. От прочих лекарственных препаратов статины отличаются хорошей переносимостью. Принимать их необходимо однократно во время ужина.
Влияние статинов происходит не только на липидный обмен. Они оказывают положительное действие и на состояние эндотелия. Клинический эффект от таблеток проявляется в виде снижения численности и выраженности приступов стенокардии, улучшения общего самочувствия. Объясняется это тем, что содержимое из жидкого ядра бляшки переходит в кровь. Происходит ее одновременное уменьшение объема и улучшение кровотока.
Антиоксиданты
Медикаментозное лечение атеросклероза сосудов и артерий предусматривает назначение антиоксидантной терапии. Обычно выписывают Пробукол, он также уменьшает уровень холестерина за счет снижения внерецепторного притока в клетку липидов. Минус лекарства — снижение активности липопротеидов высокой и очень высокой плотности. В комплексе с Пробуколом назначают витамины Е и такие препараты, как Эссенциале.
Антиагреганты
Главный препарат группы — Аспирин. Активные компоненты таблеток воздействуют на агрегацию, что приводит к блокированию циклооксигеназа в тромбоцитах. Преимущество — выключение агрегации на весь жизненный цикл тромбоцита (около 6 дней). Длительное лечение проводят курсами: по 1 таблетке ежедневно в течение 5 дней, перерыв — 2 дня. Рекомендованная суточная доза — от 45 до 140 мг.
Комбинированное лечение
Иногда медикаментозные средства для лечения болезни состоят из статинов и никотиновой кислоты или из статинов и секвестрантов желчной кислоты. Такие комбинации направлены на повышение активности липопротеидов низкой плотности и препятствуют окислительным процессам, замедляют этерфикацию и абсорбцию холестерина.
Назначают комбинированное лечение при низкой группе риска, при отсутствии гипертонии и др. заболеваний ССС.
Операционное лечение
На запущенных стадиях болезни, когда медикаментозное лечение уже не будет эффективным, назначают операционное лечение. Перед операцией обязательно проводят ангиографию — рентгеновскую диагностику кровеносных сосудов и сердца. Состоит ангиография из нескольких частей:
- Аортографии или визуализации аортального клапана и аорты;
- Коронарографии или визуализации коронарных сосудов;
- Вентрикулогграфии или визуализации желудочков сердца с клапанами;
- Ангиографию или визуализацию артерий головного мозга, почек и нижних конечностей.
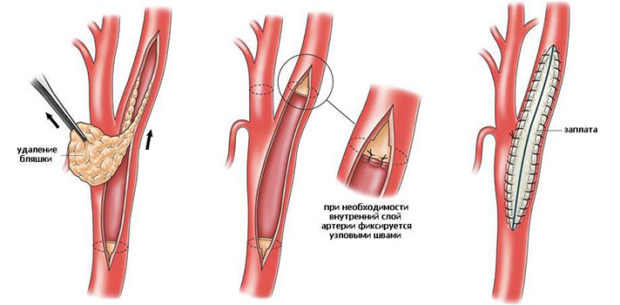
Перед процедурой с помощью катетера вводят контрастное вещество через разрез в паху или на плече. Визуализация необходима для определения размера и расположения бляшки, степени сужения артерий и числа пораженных сосудов.
Стентирование и баллонная ангиопластика
Чрезкожная транслюминальная коронароангиопластика относится к рентгенохирургическому или интервенционному вмешательству. Суть процедуры — введение через бедренную артерию в аорту тонкого синтетического катетера с маленьким баллончиком. Когда баллончик достиг своего места, суженого участка кровеносного сосуда, его накачивают воздухом и сдувают несколько раз. Это позволяет вернуть артерии нормальную проходимость и расширить просвет. Операция дает стабильный положительный результат: происходит уменьшение выраженности и частоты приступов стенокардии. Развитие осложнений наблюдается только в 3-5% случаев в виде внезапных спазмов и спадения стенок артерии. У 30% больных через год наблюдаются приступы стеноза.
Риск осложнений в ходе операции снижают устанавливаемые стенты. Стент — микроскопический каркас из специального материала, который помещается в кровеносный сосуд для укрепления его стенок. При необходимости можно установить сразу несколько стентов на пораженном участке.
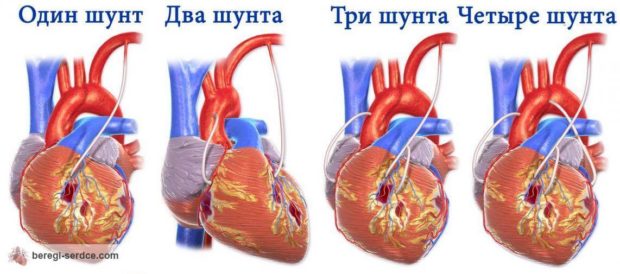
Аортокоронарное шунтирование
Суть АКШ в создании нового пути для движения крови в обход пораженного и закупоренного участка. Часто шунтированию подвергаются сразу несколько артерий, а в качестве шунта используют большую подкожную бедренную вену больного. Один конец трансплантата вшивают в небольшое отверстие кровеносного сосуда выше места его поражения, другой — ниже. Иногда при шунтировании используют маммарную артерию. Если больной ранее перенес инфракт миокарда с аневризмой, то одновременно с шунтированием проводят иссечение аневризмы и устранение дефекта мышечной ткани сердца.
Развитие медицинских технологий снизило летальный исход во время операций до 3%. Положительный результат зависит не только от опыта хирурга, но и от возраста пациента, степени болезни, наличия и степени сторонних хронических заболеваний.
После АКШ проходят приступы стенокардии, а также исчезает необходимость постоянного приема лекарственных препаратов. Причиной рецидива стенокардии после АКШ может стать только развитие атеросклеротических отложений на сосудах при несоблюдении рекомендаций лечащего врача.
Реконструктивные операции на кровеносных сосудах головного мозга
Заболевание может поразить не только сосуды сердца, почек и нижних конечностей. Существует также поражение сосудов головного мозга и атеросклероз сетчатки глаза. Лечение направлено на предотвращение развитие ишемии. Если стенозирование мозговых или позвоночных артерий имеет выраженный характер, то проводят эндартерэктомию. Суть процедуры в удалении бляшки путем ее отслоения от стенки кровеносного сосуда и последующей ангиопластике.
Частичное илеошунтирование
Операция была разработана в 1963 г. в США. Суть ее в исключении из процесса пищеварения 1/3 тонкого кишечника. Подвздошная кишка, которую удаляют операционным путем, играет важную роль в процессе всасывания холестерина и желчных кислот из пищи. Удаление части кишечника нарушает процесс адсорбции: холестерин не успевает всасываться в укороченном тонком кишечнике и выводится наружу вместе с фекалиями.
Негативными последствиями операции можно назвать временное расстройство пищеварения и дефицит витаминов группы В. В последние 10 лет операция выполняется методом лапароскопии. Преимущество метода — снижение рисков смертности.
Дополнительные способы коррекции
Победить заболевание сосудов можно и при помощи дополнительных методов коррекции липидного обмена. Первые из них входят в группу экстракорпоральных способов. Их роль — коррекция химического состава крови и лимфы (биологической жидкости).
Гемосорбация представляет собой процесс очищения крови при помощи фильтров, которые находятся в специальном аппарате. Сорбенты, содержащиеся в фильтрах, позволяют удалить из крови даже атерогенные плазменные липопротеиды. Иммуносорбция — более действенный метод. Он позволяет очистить кровь и лимфу от липопротеидов очень низкой и низкой плотности.
Еще один способ очищения плазмы крови — плазмосорбция. Процесс представляет собой очищение плазмы сорбентами и ее возвращение в организм пациента. Эти методы позволяют получить временное или продолжительное улучшение состояния крови. Недостаток — вместе с холестерином из крови удаляются полноценные белки, что объясняет недопустимость частого использования методов. Из экстракорпоральных способов обычно рекомендуют аппаратный плазмаферез. В основе его лежит аппаратное разделение крови на:
- Клеточную часть (лимфоциты, тромбоциты, эритроциты, лейкоциты и моноциты);
- Жидкую часть.
Во время разделения происходит одновременное замещение плазмы препаратами крови. В организм возвращается кровь и плазма с элементами, обработанными специальными препаратами. Регулярное проведение позволяет добиться стабильного клинического улучшения состояния пациента и повышает продолжительность жизни.
Следующая группа включает новые способы лечения атеросклероза. Лазером начали очищать стенки сосудов от атеросклеротических бляшек относительно недавно. Метод основан на эффекте фотобиоактивации: под воздействием сфокусированного пучка света повышается сократительная способность мышечной ткани, улучшается химический состав крови и снижаются стенокардические приступы. Для лечения используют чрезкожную, внутривенную и внутриартериальную обработку крови. К новым способам относят и усиленную наружную контрпульсацию. Активно используется метод для лечения сопутствующих ИБС и сердечной недостаточности.
Система контрпальсации — это приспособление из 3 надувных манжет, которые оборачивают вокруг ягодиц, рук и ног больного. В манжеты (от икр к ягодицам) подают воздух, что приводит к повышению диастолического давления и увеличению венозного оттока к сердцу. Манжеты сдувают, происходит снижение нагрузки на сердечную мышцу. Эти процессы обычно синхронизируют с сердечными сокращениями, которые отслеживают по кардиограмме. Эффективность метода в постоянном контролировании диастолического кровотока и стимуляции образования дополнительных сосудов. Результат процедуры — снижение стенокардических приступов, улучшение общего состояния пациента, уменьшение потребности в медикаментах.
Еще один вспомогательный метод лечения — ударно-волновая терапия. Генератор ударных волн создает низкоинтенсивные волны, которые провоцируют напряжение сдвига в стенках сосудов. Это приводит к активации процессов по образованию новых сосудов, улучшению работы сосудов сердечной мышцы. В результате регулярных процедур повышается переносимость сосудов физической нагрузки, эластичность стенок и уменьшается стенокардия.
Средства народной медицины
Фармакотерапия атеросклероза часто дополняется средствами народной медицины. Назначают их и после операций для быстрого восстановления.
Результатом использования природных лекарств становится:
- Улучшение липидного обмена;
- Увеличение просвета в кровеносных сосудах;
- Снижение риска развития спазмов сосудов;
- Снижение риска развития гипоксии;
- Улучшение структуры крови;
- Повышение тонуса мышц сердца;
- Насыщение организма витаминами и минералами.
Травяные сборы обладают также успокаивающим эффектом, способствуют здоровому и крепкому сну, снимают тревожность и волнение, снижают АД.
Фитосборы для лечения начальной степени болезни
Равными частями берут корень одуванчика, стебли, корни и листья земляники, крапивы и мелиссы. 6 г смеси запаривают 350 мл кипятка. Выдерживают около часа. Нужно выпить в течение дня. Для другого отвара понадобиться ложка измельченных корней лопуха, и по две ложки — стеблей и листьев укропа, полевого хвоща и лекарственной буквицы. Ложку смеси залить 1,5 стаканами кипятка, настоять в теплом месте около 60-75 минут. Настой разделить на несколько равных порций, которые выпивают в течение дня.
Смешать равные части цветов боярышника, листьев и цветов тысячелистника, березовые листья и мать-и-мачеху. Две маленькие ложки смеси запаривают в двух стаканах кипятка в течение трех часов в термосе. Перед завтраком и обедом выпить по 100 мл отвара, перед ужином — 200.
Ягоды шиповника смешать с земляничными листьями и перечной мятой, добавить овсяную измельченную солому. Все ингредиенты берутся в равных частях: 1 ст.л. смеси заваривают в 400 мл кипятка. Принимать по 100 мл перед каждой трапезой.
Для следующего отвара взять по 1 ст.л. корней девясила, листьев ежевики, душицы и пастушьей сумки. Заварить в 1,5 стаканах кипятка. Настоять около часа. Полученный объем разделить на 4 равные части и выпивать перед каждым приемом пищи. По такому же принципу можно сделать отвар из цветов клевера, кукурузных рылец, календулы и ягод рябины. Принимают настой трижды в день перед едой по 100 мл.
Еще один настой делают из двух ст.л. ягод боярышника, цветов бессмертника, побегов дикой малины и листьев брусники. Ч.л. сбора заваривают стаканом кипятка и оставляют в тепле на час. Нужно выпить за 4 приема.
Чтобы фитотерапия имела положительный эффект, отвары принимают постоянно. Каждые 2 месяца один настой заменяют другим — это позволит избежать привыкания.
Вспомогательные сборы
Отличаются эти сборы тем, что принимать их нужно в течение 2 месяцев каждые полгода. Для приготовления используют:
- Смесь из ягод шиповника и рябины, соломы из овса, листьев мяты, земляники, обыкновенной манжетки;
- Смесь из перечной мяты, ягод боярышника, листьев брусники, цветов клевера и рылец кукурузы, корней девясила;
- Смесь из цветов рябины обыкновенной и гречихи, арники, листьев укропа, пастушьей сумки и росянки, календулы;
- Смесь из побегов мать-и-мачехи, листьев омелы и тысячелистника, душицы и мелиссы, семян укропа, цветов бессмертника и корневища щавеля конского.
Все ингредиенты берутся в равных пропорциях. Для приготовления настоя берут 8 г смеси (ее предварительно необходимо измельчить) и 2 стакана кипятка. В небольшой емкости разваривают травяную смесь под крышкой и на медленном огне около 15 минут. Миску укутывают полотенцем и убирают в теплое место на 60-80 минут. Принимают настой после еды по 1/2 стакана.
Сборы для улучшения липидного обмена
Эти растительные препараты для лечения недуга ставят целью нормализацию липидного обмена. Они ускоряют расщепление с последующим выведением жиров и предотвращают их отложение на стенках кровеносных сосудов. Для приготовления настоев берут в равных частях:
- Измельченные корни одуванчика и диоскореи, цветы бессмертника и розы, ягоды шиповника, листья и стебли овса, крапивы и тысячелистника;
- Корневища одуванчика и девясила, семена укропа, ягоды рябины, цветы садовой яблони, календулы, траву обыкновенной душицы и пастушьей сумки;
- Корневища девясила, молодые побеги дикой малины лесной, хвоща полевого, цветы календулы и розы, плоды конского каштана, ягоды рябины, рыльца кукурузы;
- Березовые листья, листья якорца и лесной земляники, мелиссы, мать-и-мачехи, плоды каштана конского и ягоды боярышника, молодые побеги клевера лугового и почечного чая.
Как избавиться от заболевания с помощью смеси: столовую ложку залить 400 мл кипятка. Поставить под крышку развариваться на медленном огне (10-15 минут), укутать в полотенце и поставить в теплое место на час-полтора. Принимать настой трижды в день после каждого приема пищи по 100 мл.
Сборы принимают курсами: каждый из составов пьют не более 2 месяцев, после чего делают месяц перерыв.
Травяные сборы для снижения веса
Лишний вес замедляет процесс выздоровления и свидетельствует о проблемах в обмене веществ. Фитосборы для снижения веса нужно пить от 8 месяцев. Помимо эффекта похудения, они благотворно влияют на работу кишечника, очищают организм от токсинов и шлаков, выводят излишки жидкости. Все компоненты берутся в равных частях:
- Ягоды шиповника, рябины черноплодной и обыкновенной, листья березы, тысячелистника, укропа, мяты перечной и земляники, пастушьей сумки и буквицы, цветы календулы и софоры, корни девясила;
- Листья мать-и-мачехи, душицы, мелиссы, полевого хвоща и земляники, крапивы и брусники, побеги чая почечного, ягоды шиповника, цветы рябины и календулы, корни лопуха обыкновенного;
- Ягоды шиповника и боярышика, конского каштана, листья черного паслена, малины и брусники, росянки, мелиссы и душицы, корни конского щавля и одуванчика, цветы розы, гречихи, рыльца кукурузы;
- Измельченная овсяная солома, листья с побегами якорца, руты, мать-и-мачехи, ежевики и буквицы, яблочная кожица, корни цикория и диоскореи, ягоды шиповника и боярышника, цветы бессмертника.
Одну столовую ложку смеси заваривают 350 мл кипятка. Варят на медленном огне или водяной бане около 15 минут, после чего оставляют на час в теплом месте. Полученный отвар пьют в течение дня равными порциями.
Сборы для кровообращения
Если недуг затронул сосуды головного мозга, то нужно использовать специальные сборы. Они очищают сосуды, улучшают движение крови, повышают концентрацию внимания, укрепляют иммунитет и общий тонус. Для приготовления настоя используют:
- Смесь из листьев якорца, мать-и-мачехи, багульника, коры белой ивы, рыльцев кукурузы, ягод боярышника, семян укропа, цветов рябины, корней одуванчиков;
- Смесь из цветов бессмертника и розы, молодых побегов овса и дикой лесной малины, листьев пустырника и земляники, ягод шиповника и кожицы красных яблок;
- Смесь из листьев и стеблей омелы и чая почечного, цветов гречихи и клевера, травы сушеницы, укропа, ежевики и донника, ягод боярышника;
- Смесь из травы душицы, чистотела, пастушьей сумки, цветами рябины и гречихи, листьев земляники, березы, сныти, коры ивы белой и корней пырея.
- Ложку сбора залить 400 мл горячей воды. На медленном огне и под крышкой разваривают около 15-20 минут, а затем настаивают в теплом месте около 2 часов. Принимать по 1/2 стакана трижды в день после еды.
Общеукрепляющие средства
Настойка из чеснока
Напиток очищает стенки сосудов от холестериновых бляшек, улучшает обмен веществ, укрепляет сердечно-сосудистую систему, снижает артериальное давление. Для приготовления необходим литр качественной и чистой водки и 300 г измельченного чеснока. Компоненты смешивают, а емкость убирают в темное место на 3-3,5 недели. Полученный настой перед употреблением необходимо процедить через марлю. Принимают чесночную настойку согласно схеме лечения:
- В первый день — 1 капля;
- Второй — 2 капли;
- По нарастающей прибавляют по капле каждый день до 25 капель;
- 25 капель принимают в течение 5 дней;
- С 30 дня начинают убавлять по 1 капле.
Настой желательно растворять в стакане теплого молока с десертной ложкой меда.
Настой из чабреца
Рекомендован этот настой при атеросклерозе сосудов головного мозга, верхних и нижних конечностей. Напиток снимает спазмы сосудов, улучшает движение крови, насыщает организм витаминами и минералами, оказывает общий укрепляющий эффект. Необходимые ингредиенты — ст.л. измельченной травы и цветов чабреца и 500 мл кипятка. Настаивают чай около 2 часов. На стакан напитка добавляют 5-6 капель сока травы золотой ус. Принимать напиток нужно трижды в неделю, разбив объем на несколько равных частей. Курс приема настойки — 4 месяца.
Напиток из чеснока и масла
Для лечения болезни и укрепления иммунной системы можно использовать смесь из нерафинированного подсолнечного масла и чеснока. Зубчики одной чесночной головки измельчают или пропускают через пресс и перемешивают со стаканом масла. Принимают настой с лимонным соком: на ст.л. сока лимона берут 1 или 1,5 ч.л. масла чесночного. Желательно выпивать смесь за 30 минут до еды.
Напиток из меда и лукового сока
Полезен напиток своим витаминным составом и фитонцидами. Среднюю луковицу пропускают через мясорубку для получения сока. 1 ст.л лукового сока соединяют с небольшим количеством меда (1/2 стакана). Принимать через 2 часа после еды или за час до — по 1 ст.л. Минимальный курс приема — 4 месяца.
Диета
Одна из главных причин развития болезни — неправильное питание. К прогрессированию болезни приводят следующие пищевые факторы:
- Повышенная энергоценность питания;
- Повышенное содержание в меню жиров, богатых жирными и насыщенными кислотами;
- Недостаток жирных полиненасыщенных кислот;
- Повышенное содержание в пище холестерина;
- Переизбыток рафинированных легких углеводов;
- Дефицит пищевых волокон при недостаточном потреблении фруктов и овощей, хлеба из твердой муки или муки грубых сортов, круп;
- Переизбыток животного белка;
- Дефицит основных витаминов и минералов;
- Переизбыток соли;
- Нарушен режим дня.
Обычно для пациентов назначают диету 10. Она отличается умеренным ограничением энергоценности и уменьшением легких углеводов, жиров животного происхождения и соли. Общее количество белка в день — до 90 г, половина из объема приходится на нежирные молочные продукты, морепродукты и рыбу. Дневная норма жиров — от 70 до 80 г, а углеводов — 350 г. Питание по этой диете ограничивает употребление соленых продуктов, холестерина, жирных сортов мяса и рыбы. Увеличивают в рационе долю продуктов, богатых клетчаткой и пищевыми волокнами, витаминами, калием, йодом и магнием.
Часть блюд из мяса желательно заменить рыбными и включить в дневное меню больше морепродуктов. Морскую капусту, кальмары, мидии и ракушки можно добавлять в супы, салаты или готовить как самостоятельное блюдо.
Диета для больных делится на несколько типов в зависимости от нарушения обменных процессов. Так для больных, у которых повышенное содержание холестерина в крови, жиры уменьшают в дневной порции до 70 г, а холестерин — до 250 мг. Если в крови повышено содержание триглицеридов, то уменьшают дневное потребление углеводов до 250 г, а холестерин и жиры оставляют нормальными для дневной дозы. При повышенном содержании в крови и холестерина, и триглицеридов строго придерживаются общих рекомендаций диеты 10.
Если заболевание сопровождается ожирением, то используют 2 вариант диеты. Его цель — постепенное снижение веса и улучшение состояния крови. В среднем рацион включает до 75 г белка, 200 г углеводов, до 70 г жиров. Максимальная калорийность дневного меню — 1700 ккал. Дополнительно нужно устраивать 1-2 дня в неделю разгрузочных, когда в пищу употребляют только свежие овощи, травяные чаи и нежирный кефир.
Запрещенные продукты
Диета при атеросклерозе исключает из меню любые тугоплавкие жиры и красное жирное мясо, пища, приготовленная с использованием масла, копчености и колбасные изделия, паштеты и жирные бульоны, соусы и выпечка, кондитерские изделия. Запрещены также любые газированные напитки, готовые продукты быстрого приготовления, фаст-фуд, субпродукты, соленья.
Что можно кушать
Из мяса рекомендуются диетические сорта: дичь, крольчатина, мясо индейки и телятина. Сыры можно кушать, но предпочтение стоит отдать мягким и домашним сортам, не содержащим много соли и приправ. Яйца можно есть не более 2 в неделю, а из соусов — только соевый. Сладости нужно заменить сухофруктами, горьким шоколадом (99%), выпечкой из ржаной муки.
Атеросклероз и алкоголь плохо совместимы, но больным разрешается употреблять немного сухого красного вина (до 1 бокала в неделю). Медицинские исследования выявили положительное влияние вина на состояние кровеносной системы. Негативный фактор — алкоголь повышает аппетит, а кушать при поражении сосудов холестериновыми бляшками нужно небольшими порциями и часто.
Полезны нежирные сорта морской рыбы, морепродукты и обезжиренные молочные продукты. Обязательными в меню являются фрукты и овощи, ягоды. Готовить их лучше на пару, с минимальным добавлением соли и специй. Из круп можно есть все: особенно полезны гречка, коричневый и дикий рис, чечевица, булгур. Ограничить стоит лишь употребление манной крупы. Орехи разрешены любые.
Вкусные рецепты
Кольраби в молочном соусе
Кольраби рекомендована для питания из-за большого содержания витаминов, клетчатки и фосфора. Калорийность 100 свежей капусты всего 43 ккал.
Для приготовления понадобится:
- 300 г кольраби;
- 5 г масла сливочного;
- 55 г молочного соуса;
- 1 г соли;
- Немного измельченной зелени петрушки, кинзы, укропа.
Готовое блюдо содержит: 6 г белков, 20 г углеводов и 14 г жиров. Калорийность — 250 ккал.
Капусту помыть, почистить и нарезать кубиками. Переложить в глубокую сковороду, залить водой. Добавить немного масла и соли и тушить под крышкой на медленном огне до готовности. Чтобы сделать соус, нужно взять:
- 100 мл нежирного молока;
- 5 г масла сливочного;
- 5 г муки пшеничной;
- 0,5 г соли и 0,7 г сахара.
На раскаленной сковороде пережарить муку до золотистого цвета, добавить масло. Все хорошо растереть силиконовой лопаткой. Влить тонкой струйкой молоко и тщательно размешать. На слабом огне варить около 10 мин. до получения однородной и густой смеси. Сахар и соль добавить в конце приготовления.
Готовую капусту полить соусом, закрыть крышкой и на медленном огне довести до кипения. Перед подачей блюдо посыпают измельченной зеленью.
Творожно-картофельные ватрушки
Тем, у кого диагностировано заболевание, не стоит отказываться от вкусного чаепития с выпечкой. Делать ватрушки просто, а готовая порция содержит всего 270 ккал.
Для приготовления нужны:
- 1800 г картофеля;
- 800 г обезжиренного творога;
- 3 яйца;
- 50 г сахара;
- По 100 г муки пшеничной и сливочного масла;
- 50 г нежирной сметаны;
- 10 г соли.
Картофель почистить, нарезать дольками и отварить. Сделать однородное и крутое пюре. Добавить половину размягченного масла, 2 яйца и муку. Замесить тесто. Полученного объема хватит на приготовление 2 ватрушек.
Далее делают начинку: творог протирают с сахаром, яйцом и оставшимся маслом. Картофельное тесто выкладывают на противень, покрытый пекарской бумагой. Чтобы ватрушка получилась аккуратной, тесту придают форму шара, внутри которого делают углубление. В углубление выкладывают творожную начинку, сверху — сметану. Запекать в духовке до красивого золотистого цвета.
Зразы мясные с рисом
Готовое блюдо содержит 17 г белков, 9,5 г жиров и 19,4 г углеводов. Калорийность порции (120 г) — 230 ккал.
Ингредиенты:
- 105 г нежирной говядины;
- 20 г белого риса;
- 15 г мякиша белого хлеба;
- 5 г масла сливочного.
Говядину несколько раз провернуть на мясорубке. Мякиш хлеба вымочить в молоке, отжать и смешать с полученным фаршем. Добавить немного соли. Готовый рис заправить маслом. Из полученного фарша сформировать лепешки, в середину положить рис, края защипнуть. Придать мясным шарикам овальную форму. Готовить зразы на пару около 20 минут. Перед подачей можно посыпать измельченной зеленью.
Применение БАДов
Использование бадов от атеросклероза сосудов способствует обогащению пищи ферментами и активными веществами, необходимыми для нормальной работы сосудов, нормализации углеводного и липидного обмена и восстановления кровообращения.
Главная задача БАДов — улучшение кислотно-жирного баланса, которое достигается ограничением насыщенных жиров и увеличением полиненасыщенных жирных кислот (класс Омега-3). ПНЖК участвуют в образовании биохимических соединений, которые обладают антиагрегантным, сосудорасширяющим и фибринолитическим эффектом. Эти кислоты также подавляют активность процесса, превращающего углеводы в жирные кислоты.
Антиоксиданты, входящие в состав БАДов, нормализуют метаболизм в клетках печени, снижают уровень атерогенных фракций в крови и препятствуют отложению холестерина на стенках сосудов. Антиоксиданты делятся на парафармацевтические и нутриентные. Если приемов БАДов продолжительный, то лучше выбрать те, что содержат нутриентные антиоксиданты. Самый распространенный из них — аскорбиновая кислота. Она понижает уровень холестерина и липопротеидов низкой и очень низкой плотности, оказывает антикоагулянтный эффект и понижает проницамость стенок кровеносных сосудов. Дневная доза аскорбиновой кислоты — от 350 до 550 мг.
БАДы богаты и витамином Е. Его употребление снижает риски развития ишемической болезни сердца, инсульта и инфаркта миокарда. К антиоксидантам относят также селен, цинк, хром, молибден, ванадий и т.д. Все эти вещества принимают участие в обменных процессах, повышают тонус сосудов и образуют ферменты антиоксидантной защиты. Имеют БАДы и еще один важный компонент для борьбы с атеросклерозом. Препараты содержат кофермент коэнзим, который показывает на клеточном уровне антиоксидантный эффект.
Антиоксиданты группы парафармацевтиков не являются обязательными, но они важны для поддержания нормальной работы систем и органов. Обычно они имеют природное происхождение — это биофлавоноиды (рябина черноплодная, арония, клевер, чабрец и т.д.) и катехины (зеленый чай, боярышник и т.д.).
Важный компонент многих БАДов — пищевые волокна. Высокой сорбционной активностью отличаются гемицеллюлоза и пектин, а также природные источники растительной смолы и клея (орехи, бобовые, семена). Полезный компонент добавки — экстракт красного клевера. Он избавляет от учащенного сердцебиения, головокружений, шума в ушах.
Профилактика заболевания
Механизм развития заболевания сложный, но в своей основе он имеет всего две взаимосвязанные причины: нарушение целостности оболочки кровеносного сосуда и нарушение липидного обмена. В деформированной стенке сосуда начинает откладываться патогенное вещество — холестерин. Профилактика заболевания состоит из нескольких этапов, которые направлены на снижение уровня холестерина, укрепление стенок сосудов, улучшение кровообращения и т.д.
Первый этап включает фактор, который относится к неизменимым — возраст. Возрастные изменения приводят к ослаблению сосудов. Второй фактор — генетическая предрасположенность.
Есть ряд факторов, которые можно изменить для избежания развития заболевания. Главный из них — вес. Липиды и холестерин поступают в организм вместе с едой, а лишний вес — это последствие переедания в сочетании с малоподвижным образом жизни и нарушенным обменом веществ. Профилактика заболевания включает постепенное снижение веса, соблюдение диеты и повышение физической нагрузки.
Еще один важный фактор — курение. Несмотря на то что холестерина в сигаретах нет, курильщики подвержены заболеванию с большей долей вероятности. Объясняется это тем, что никотин и смолы разрушают внутренний слой кровеносного сосуда. Повреждение ведет к накоплению холестерина и образованию бляшек. Отказ от курения является важной частью профилактики заболевания.
Малоподвижный образ жизни также приводит к заболеваниям. При гиподинамии наблюдается замедленный метаболизм. Организм тратит мало энергии, что создает благоприятные условия для отложения жирных кислот. Лечебная гимнастика при атеросклерозе или его профилактике занимает всего 15-20 минут в день. Повысить активность можно ежедневными прогулками, использованием лестницы вместо лифта, занятиями на велотренажере. Полезны плавание, йога, активные танцы.
Второй этап — создание комфортного психологического климата. Стрессы, работа в неблагоприятных условиях, нарушенный режим сна и хроническая усталость дают повышенную нагрузку на сердечно-сосудистую систему. Это ведет к изменению нагрузки на сосуды, их деформации и развитию болезни.
Как жить с заболеванием
Диагноз не является приговором. Клинические рекомендации врачей разработаны для того, чтобы продлить жизнь пациентов с нарушением кровообращения.
Первая рекомендация — это снижение лишнего веса. Если диагностирована первая стадия, то можно вылечиться полностью без лекарственных препаратов. Методы его лечения — перемена образа жизни, отказ от вредных привычек, спортивные занятия, хороший сон и регулярный отдых.
Вторая — не заниматься самолечением. Предписания врача содержат список необходимых лекарственных и растительных препаратов, которые можно принимать, а также советы по организации питания и дневного режима. На многочисленных форумах можно найти информацию о том, как вылечить болезнь, но она носит общий характер и не отражает индивидуальных особенностей.
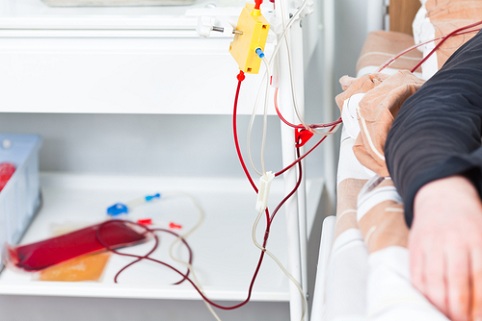
К самолечению относятся не только бесконтрольный прием средств народной медицины, но и капельницы. Многие пациенты верят, что возможно очищение сосудов при помощи капельницы. Однако медицинские исследования показали, что капельницы при атеросклерозе не имеют эффективности и приносят лишь кратковременное облегчение. Они не чистят сосуды, а лишь временно улучшают движение крови. Часто после капельниц пациенты отмечают повышенное АД и учащенное сердцебиение. Народные рецепты назначают как профилактику и лечение заболевания, но оно должно походить под контролем врача. Многие фитосборы несовместимы с медикаментами и могут спровоцировать такие патологии, как стремительное разрастание бляшки, кровоизлияние, изменение сосудов.
Если заболевание сопровождается гипертонией, то для купирования повышенного АД можно принимать валокордин или аналогичные ему препараты. Повышенное АД опасно нагрузкой на сосуды и может привести к разрывам и внутренним кровоизлияниям. По этой причине врачи рекомендуют больным избегать стрессов и ситуаций, ведущих к эмоциональному перенапряжению.
Ограничения при заболевании распространяются и на остальные сферы жизни. Плохо совместимы атеросклероз и баня. Если диагностировано нарушение кровообращения в аорте или коронарных сосудах, то от посещения сауны или бани нужно отказаться.
Повышенная нагрузка на сердце и сосуды может закончиться инфарктом миокарда.
При любом другом диагнозе посещение бани возможно, но с ограничением температурного режима и обязательной консультацией у врача. Помимо бани избегать нужно и сауны, и даже пребывания в помещении с плохой вентиляцией и повышенной температурой. Еще одно ограничение касается кофе. Почти все формы атеросклероза и кофе несовместимы. Кофеин оказывает сильное возбуждающее действие на организм, что приводит к повышению АД и нагрузке на стенки сосудов.
Лечебная физкультура
Одна из главных рекомендаций врачей — повышение физических нагрузок. Необходимо много гулять на свежем воздухе, плавать или заниматься йогой, кататься на велосипеде или заниматься верховой ездой. Правило одно — спорт должен быть посильным, не травмоопасным (исключаются профессиональные занятия) и не нагружать ССС. Для тех, у кого свободное время ограничено, разработана специальная система домашней гимнастики. Лечебная физкультура при атеросклерозе ставит целью не только улучшение кровообращения, но и повышение кислородного обмена, активизацию обменных процессов на клеточном уровне, повышение мышечного тонуса. Во время занятий происходит активное сжигание углеводов, что ведет уменьшению в крови уровня жирных веществ.
Упражнения выполняются из положения сидя, стоя и лежа.
Из положения лежа:
- Руки вытянуты вдоль туловища, ноги — вместе. На вдохе руки развести в стороны, на выдохе — сдавить ладонями нижебоковой отдел грудной клетки. 5-7 повторов;
- Руки разведены в стороны, ноги — на ширине плеч. Согнуть и разогнуть пальцы ног 5-7 раз, совершить 5-9 вращательных движений голеностопами;
- Руки вытянуты вдоль туловища, ноги согнуты в коленях. На выдохе колени разводят в стороны, стопа плотно прижата к полу. 10-15 повторов;
- Лежа на спине поднять ногу до образования острого угла с полом. Выдержать от 5 до 10 секунд. На выдохе опустить. Для каждой ноги сделать 5-10 повторов.
Из положения стоя:
- Опереться на спинку стула, ноги вместе. Маховые движения на максимальную амплитуду сначала левой, а затем и правой ногой. 4-8 повторов;
- Оперевшись на спинку стула отвести левую ногу максимально назад, выдержать 3-4 секунды. Вернуться в исходное положение. Для каждой ноги 5-7 повторов;
- Оперевшись на спинку стула сделать медленное приседание на выдохе. На вдохе вернуться в исходное положение. Повторить до 10 раз.
Из положения сидя:
- Руки положить на колени. Сделать несколько медленных наклонов головы вперед, в стороны, назад;
- Ноги развести на ширину плеч, руки — в стороны. На вдохе подать корпус вперед, пытаясь достать руками до стоп. На выдохе вернуться в исходное положение. Сделать 6-9 повторов;
- Ноги развести на ширину плеч. На вдохе поднять левую ногу, на выдохе — согнуть ее в колене. Вернуться в исходное положение. Повторить для каждой ноги по 7-10 раз.
Можно ли вылечить атеросклероз — зависит от своевременности обращения к врачу и следования всем предписанным рекомендациям. Заболевание отличается скоплением большого количества холестерина в крови и образованием на артериальных стенках бляшек. Патология может спровоцировать развитие инфаркта, внутреннего кровоизлияния, легочной или почечной недостаточности.
Существует несколько форм болезни: поражение коронарных сосудов, сосудов головного мозга, венечных и почечных артерий, а также сосудов кишечника. Реже встречается, поражающий легкие или сосуды глазного яблока. Диагностика и лечение проходит в зависимости от симптомов, состояния и возраста пациента, наличия сторонних хронических заболеваний. На первой стадии болезнь излечивается только переменой образа жизни и строгой диетой. На второй — назначаются лекарственные препараты, направленные на снижение уровня холестерина в крови и улучшение состояния сосудов. Если жизни пациента угрожает опасность и заболевание запущено — проводят хирургическое вмешательство.