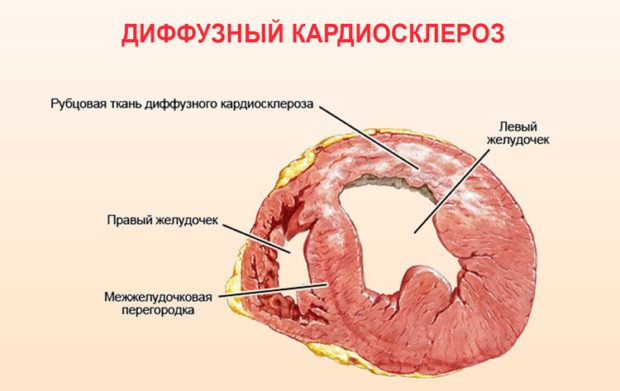
Кардиальный склероз сосудов характеризуется замещением здоровых тканей сердца рубцовыми. Эта ткань, не имеющая структуры, служит разрушенным клеткам каркасом. Разрастание ткани и ее распространение на части миокарда приводит к нарушению работы сердца, уменьшению сердечной активности. Среди опасных осложнений болезни — аневризма аорты, острая сердечная или легочная недостаточность, внезапная смерть от остановки сердца.
Содержание
Виды кардиосклероза
Что это такое атеросклеротический кардиосклероз — это вид ишемии тканей сердца, который сопровождается проблемами с кровообращением. Он проявляется в увеличении размера органа и в нарушении ритма. Медики подразделяют кардиосклероз на несколько категорий в зависимости от места развития патологии:
- Диффузный отличается равномерным распространением бесструктурной ткани по внешней стороне сердечной мышцы;
- Очаговый кардиосклероз сопровождается деформацией ткани в связи с миокардитом или инфарктом миокарда.
Также выделяют 3 формы болезни. Атеросклеротическая форма при ишемии сердца развивается медленно. Процесс может затянуться на несколько лет. Из-за постоянной нехватки кислорода в миокарде мышечная ткань видоизменяется в рубцовую.
Первые симптомы — быстрая усталость при физической нагрузке, появляется отдышка, аритмия и учащенное биение сердца.
Постинфарктная форма начинает развиваться в области некроза, который становится последствием инфаркта миокарда. При повторении инфарктов происходит формирование рубцов там, где наблюдается нарушение сократительной функции миокарда. Инфаркты ухудшают состояние всех слоев сосудных стенок и тканей миокарда, а результатом часто становится аневризма. Проявляется она в выпирании определенного участка сердечной мышцы, которое происходит под воздействием сильного кровяного давления. Ее разрыв заканчивается летальным исходом.
К миокардиосклерозу приводят разные болезни, сопровождающиеся воспалением миокарда. Самые распространенные из них:
- Хронический тонзиллит;
- Гнойная ангина;
- Кариес;
- Ревматизм;
- Гайморит;
- Миокардит.
Эта форма болезни встречается как у детей, так и у взрослых. Относят атеросклеротический кардиосклероз ко вторичным заболеваниям, а в медицине его выделяют в отдельный вид для уточнения патологий миокарда. При развитии ИБС атеросклеротического кардиосклероза наблюдается учащение стенокардических приступов, нарушение ритма и проводимости сердца, возникает и постепенно прогрессирует сердечная недостаточность.
Причины заболевания
Рубец на ткани миокарда появляется после разрушения клеток, которому предшествует несколько причин:
- Перенесенный миокардит. Он может быть вызван корью, скарлатиной или краснухой в детстве, сифилисом или туберкулезом во взрослом возрасте;
- Операции на сердце;
- Некроз.
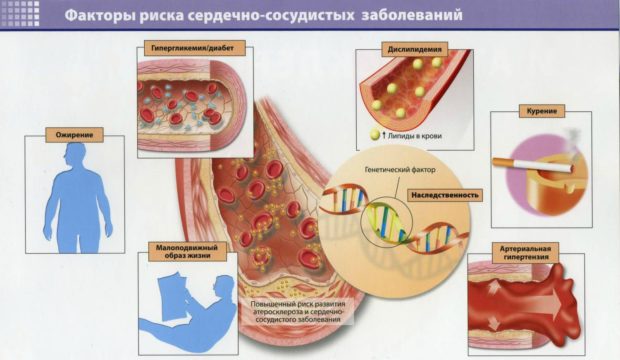
Основная причина развития патологии — атеросклероз сосудов, который сопровождается закупориванием сосудного просвета холестериновыми отложениями. Отсутствие достаточного количества кислорода вызывает постепенное разрушение здоровых тканей и подмену их соединительной рубцовой тканью.
К атеросклерозу приводит:
- Нарушенный липидный и холестериновый обмен;
- Высокое содержание в крови ЛПНП и ЛПОНП;
- Гипертензия;
- Неправильное питание и гиподинамия;
- Слабый кровоток в мышечной ткани сердца и ломкость сосудов;
- Суженый просвет коронарных сосудов;
- Гипотония;
- Ожирение.
У мужчин в возрасте старше 45 лет заболевание возникает чаще. Совокупность двух и более факторов в несколько раз повышает риск развития болезни, особенно на фоне генетической предрасположенности, частых стрессов и проживании в неблагоприятной экологической среде.
Симптомы кардиосклероза
Особенность развития атеросклероза сердечных сосудов является отсутствие выраженной симптоматики на протяжении долгого периода. Проявляет себя болезнь уже при выраженных изменениях структуры миокарда.
На доклиническом этапе симптомы сердечной недостаточности можно наблюдать при переедании и физических нагрузках. Это учащенное дыхание и слабость, повышение АД, которое иногда сопровождается сильным кашлем. При развитии болезни эти признаки начинают проявляться и в состоянии покоя.
При постепенном прогрессировании сердечной недостаточности наблюдается уменьшение объема мочи, а мочеиспускание происходит обычно ночью. К вечеру начинают отекать ноги: отечность поднимается от стопы до щиколотки и иногда до коленного и даже бедренного сустава. На данном этапе основными симптомами атеросклеротического кардиосклероза становятся:
- Изменение цвета кожного покрова на стопах, ладонях и кончике носа на голубовато-синий или сине-фиолетовый;
- Боль и тяжесть в области печени;
- Боли щемящего характера в сердце, которые могут продолжаться более часа;
- Головная боль, которая сопровождается тошнотой и головокружениями;
- Раздражительность, агрессия, плаксивость и апатия;
- Депрессия;
- Быстрая эмоциональная и физическая утомляемость.
Если дополнительно наблюдается изменение ритма сердечных сокращений, то это может говорить о развитии тахикардии, экстрасистолии или мерцательной аритмии.
Последствия и осложнения
Что такое атеросклеротический кардиосклероз с точки зрения угрозы для жизни человека — это заболевание, которое приводит к летальному исходу при поражении 45% сосудов. Объясняется высокая вероятность смертности несколькими факторами:
- При значительных нарушениях в работе миокарда развивается сердечная недостаточность, растягиваются полости и стенки сердца, что приводит к увеличению его объема;
- При очаговом атеросклерозе происходит образование аневризмы, даже если имеется небольшой рубец;
- Плотный рубец или проходящий по центральным линиям нервных сердечных импульсов приводит к сердечной блокаде и выраженной аритмии.
Если имеется сочетание патологии тканей миокарда и стеноза коронарных сосудов, то осложнениями становятся:
- Хроническая сердечная недостаточность;
- Расширение артерии или полости сердца из-за деформации стенок, разрыв аорты;
- Увеличение размера камеры сердца при сохранении толщины стенок (если не начать лечиться, то для сохранения жизни требуется срочная пересадка сердца);
- Предсердно-желудочковая или внутрижелудочковая блокада;
- Острая или тяжелая стадия левожелудочковой недостаточности, которая сопровождается венозной гипертензией и обширными альвеолярными отеками;
- Аневризма;
- Тромбоз и тромбоэмболия.
Кардиосклероз может привести к атрофии мышечной ткани конечностей, потере зрения, а при его прогрессировании — могут отказать все органы и системы организма.
Прогноз течения болезни и угроза жизни человеку зависит от нескольких факторов:
- От выполнения всех предписаний врачей;
- От уровня поражения миокарда;
- От степени проводимости мышечной ткани сердца;
- От уровня патологии сердечного ритма;
- От процента дефицита кислорода.
Для повышения шансов на долгую жизни и возвращение к нормальному образу жизни необходимо обратиться к врачу при первых симптомах, а при генетической предрасположенности проходить комплексное обследование 1-2 раза в год.
Диагностика заболевания
При осмотре пациента и для установления картины заболевания учитывают жалобы:
- На боль в области сердца, которая связана с проблемами кровообращения;
- Повышенную частоту биения сердца;
- Сердечную аритмию и блокаду, которые говорят о распространении склеротического очагового процесса в основных путях ЦНС.
Лабораторные методы диагностики начинаются с биохимического анализа крови. Нужен он для выявления:
- Уровня глюкозы для оценки состояния эндокринной системы, печени и склонности к сахарному диабету;
- Уровня общего билирубина, который говорит о состоянии желчного пузыря, кровеносной системы и печени;
- Уровня аспартата-АТ;
- Уровня аланин-АТ;
- Уровня ЛПНП и ЛПОНП.
Дополнительно обращают внимание на показатели альбумина и креатинина в крови, уровень С-реактивного белка и количество мочевой кислоты.
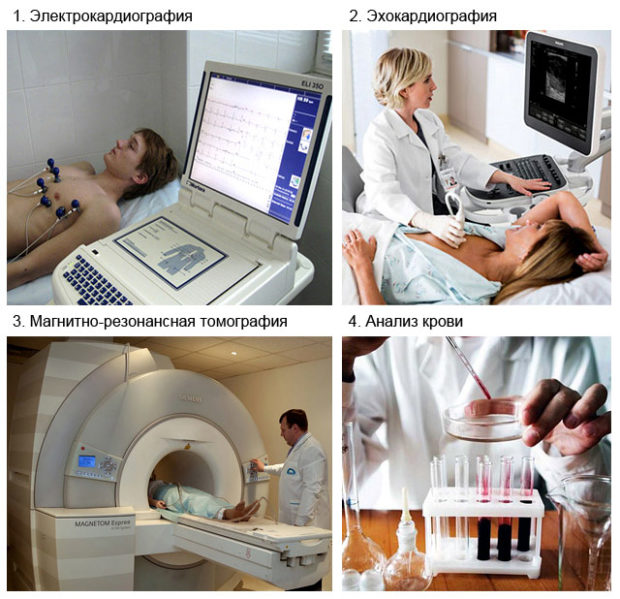
Аппаратная диагностика
Исходя из данных биологических анализов пациенту дополнительно назначается инструментальная диагностика.
Электрокардиография основана на способности сердца вырабатывать небольшие электрические импульсы. ЭКГ регистрирует слабые электрические потенциалы, возникающие при сокращении и расслаблении миокарда в течение заданного временного отрезка. Прибор выдает изменения в ритме в графическом виде. По ним врачи способны определить:
- Постоянность сердечных импульсов, их проведение по тканям миокарда и реакцию тканей на них;
- Выброс миокардом крови;
- Способность камер сердца сохранять форму после сокращений.
ЭхоКГ в своей основе использует волны, которые распространяются по телу и изменяют частоту и амплитуду в зависимости от состояния сердца. Датчик переводит отраженные волны в электромагнитный сигнал. Процедура позволяет определить стабильность пульсации, наличие аритмии и показатели биения сердца. При наличии атеросклероза ЭхоКГ повторяют через определенные промежутки времени для оценки эффективности выбранного курса лечения и динамики развития болезни.
МРТ — это сложный и более полноценный метод, который базируется на использовании радиочастотных импульсов и магнитного поля. Для проведения диагностики пациента помещают внутрь камеры томогрофа. При помощи МРТ получают объемное изображение органов с их послойными срезами. Для изучения кровотока в тканях головного мозга используют МР-перфузию, которая также относится к МРТ.
Велоэргометрию применяют для установления скрытой коронарной недостаточности. ВЭМ относится к электрографическим способам, которые проводят при помощи велотренажера — велоэргометра. Он выдает дозированную нагрузку и передает данные через датчики в бортовой компьютер. По ним врач может оценить состояние сердца и сосудов.
Лечение кардиосклероза
При подтверждении диагноза атеросклеротический кардиосклероз лечение назначают всегда комплексное. Оно состоит из:
- Лекарственной терапии или хирургического вмешательства в экстренных случаях;
- Изменения образа жизни;
- Лечебной физкультуры;
- Массажа и подводного массажа;
- Минеральных, радоновых или сухих углекислых ванн.
Направлено лечение болезни на:
- Устранение симптомов сердечной недостаточности;
- Прекращение развития данного заболевания;
- Устранения факторов риска (лишний вес, вредные привычки, гиподинамия, гипертония и т.д.).
Обычно назначают медикаментозную терапию, которая включает лекарства нескольких групп. Сердечные гликозиды предназначены для регулирования и нормализации сердечного ритма, для улучшения движения крови и кровоснабжения мышцы сердца, для снижения объема циркулирующей в организме крови. При помощи нитропрепаратов добиваются расширения сосудов и улучшения микроциркуляиции биологических жидкостей, повышения сократимости миокарда. Вазодилаторы назначают для укрепления стенок сосудов и повышения их эластичности. Антогонисты кальция расширяют просветы в артериях и уменьшают частоту сердечных сокращений.
Активаторы калиевых каналов используют для мягкого понижения давления, укрепления стенок сосудов и расширения просвета. Бета-блокаторы назначают для нормализации сердечного ритма и увеличения времени фазы расслабления миокарда. Цитопротекторы рекомендуют для улучшения обменных процессов в сердечной мышце, а статины — для снижения уровня холестерина в крови и предохранения от развития новых бляшек.
Антитромбические лекарства назначают для снижения риска образования тромбов. Диуретики и препараты мочегонной группы нужны для улучшения работы почек и стимуляции очищения организма от излишков жидкости. Результат их применения — снижение нагрузки на сердце, уменьшение отечности. Если болезнь сопровождается сахарным диабетом, то дополнительно назначают препараты, регулирующие уровень глюкозы.
Хирургические методы лечения
После операции отмечается быстрое улучшение состояния здоровья, снижение симптомов ИБС и сердечной недостаточности. Рекомендации к операциям следующие:
- Аневризма сердца, которая стала следствием инфаркта миокарда. Необходимость операции в предотвращении разрыва мышечных волокон;
- Сужение сосудов, не поддающееся медикаментозному лечению.
В экстренных случаях проводится операция по имплантированию кардиостимуляторов. Прибор задает нормальный уровень сердечных сокращений за счет сильных импульсов.
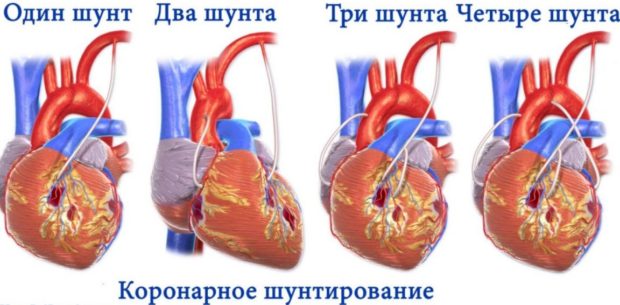 Один из самых распространенных способов хирургического лечения — коронарное шунтирование. Операция способствует восстановлению кровотока в артериях сердца и применяется при диффузном атеросклеротическом процессе. Суть операции — введение шунта или сосудистого протеза в пораженную область. Шунт вживляется так, что по нему кровь обходит закупоренный участок вены или артерии. Преимущества шунтирования:
Один из самых распространенных способов хирургического лечения — коронарное шунтирование. Операция способствует восстановлению кровотока в артериях сердца и применяется при диффузном атеросклеротическом процессе. Суть операции — введение шунта или сосудистого протеза в пораженную область. Шунт вживляется так, что по нему кровь обходит закупоренный участок вены или артерии. Преимущества шунтирования:
- Сохранение клеток крови;
- Быстрота и минимальные риски осложнений;
- Непродолжительный период реабилитации.
В качестве протеза используют части лучевой или внутренней грудной артерии или большой вены нижних конечностей. Коронарная ангиопластика заключается во введении в артерию эластичного и тонкого катетера, по которому к поврежденному месту доставляется баллончик. Под воздействием воздуха он расширяется, высвобождая место для нормального движения крови.
Операция позволяет устранить симптоматику ИБС и снизить риски развития инфаркта миокарда. Стентирование отличается от ангиопластики тем, что вместе с баллончиком в сосуд вживляется стент. Проходит операция через прокол в стенке сосуда и позволяет свести к минимуму приступы стенокардии. Подразделяют стентирование на плановое и экстренное. Плановое позволяет оценить характер поражения коронарных сосудов, провести подготовительные работы с пациентов и снизить риски осложнений. Экстренное вмешательство проводят в критических ситуациях, когда возникает угроза инфаркта.
Проводят стентирование и ангиопластику при:
- Впервые возникнувшей стенокардии, которая проявляется болью в грудной клетке при физических нагрузках и переедании;
- Острой форме инфаркта миокарда, сопровождающегося сильной болью;
- Постинфарктной или стабильной стенокардии;
- Ишемии сердца без проявления стенокардических приступов.
Для стентирования используют стенты нескольких видов:
- Голометаллические;
- С лекарственным покрытием;
- Биодеградируемые. Отличаются они тем, что растворяются через отведенное время, применяют их обычно при небольшом поражении сосудистых стенок.
В зависимости от состояния артерий могут быть установлены сразу несколько стентов. Повторное сужение сосудов после операции может произойти из-за реакции артерии на вживленный каркас или из-за сторонних сопутствующих заболеваний.
Если болезнь сопровождается аневризмой аорты, то ее удаляют иссечением с последующим протезированием или шунтированием. Опасность аневризмы в том, что разрыв может привести к обильному внутреннему кровотечению, которое заканчивается шоковым состоянием и летальным исходом.
В редких случаях, когда работа сердца снижается более, чем на 20%, проводят операцию по пересадке сердца. Иначе необратимые последствия приведут к смерти в течение года после постановки диагноза. Противопоказания к операции — возраст (не проводят для людей старше 65 лет), онкология и алкоголизм, серьезные патологии внутренних органов.
Средства народной медицины
Альтернативная или народная медицина всегда назначается в дополнение к медикаментозному методу. Лечение народными средствами должно проходить под наблюдением врача: некоторые компоненты трав не сочетаются с лекарствами и могут спровоцировать ухудшение состояния.
При кардиосклерозе врачи рекомендуют употреблять больше имбиря. Он богат антиоксидантами, которые защищают клетки миокарда, и антиагрегантами, улучшающими проводимость сердца. Настойку из имбиря можно делать как на воде, так и на спирте. Также в рацион нужно включить больше петрушки. Ее можно есть в свежем виде, готовить на ее основе отвары или настои. Она богата эфирами и флавонидами, которые предотвращают окислительные процессы в клетках сердечной мышцы.
Полезна смесь из стакана меда и 0,2 л лукового сока. Лекарство принимают трижды в день за 30 мин до еды. Еще один рецепт настойки: ст.л. измельченных семян тмина и ч.л. измельченных корней боярышника. Залить 0,3 л кипятка и настаивать в термосе 12-14 ч. Полученный объем выпить в первой половине дня за 5-6 приемов.
Для здоровья сердца нужно съедать перед завтраком пару сырых яичных белков, взбитых с ложкой меда и 2 ст.л. сметаны.
При атеросклерозе и кардиосклерозе также полезны:
- Творог (не менее 100 г в день);
- Свежий сок из ягод красной смородины;
- Настой из ягод и отвар их корней рябины красной;
- Лимонный сок или лимонные дольки с медом;
- Настой из ягод колючего боярышника.
Эффективен настой из аралии маньчжурской. Готовят его из 5 г листьев и 50 мл медицинского спирта. Смесь выдерживают 14-16 дней в темном теплом месте и принимают трижды по 35-45 капель. Курс — месяц, а повторяют его каждые 2-4 месяца.
Профилактика кардиосклероза
Профилактика заболеваний сердца и сосудов состоит из ведения здорового образа жизни. Необходимо отказаться от курения и алкоголя, соблюдать постоянную диеты и снизить вес, заниматься посильными физическими упражнениями и кардиозарядкой, контролировать эмоции и избегать негативного психологического климата. Если имеется генетическая предрасположенность, то рекомендуется посещать врача для обследования сердца 1-2 раза в год.
Правильное питание подразумевает отказ или значительное уменьшение в рационе:
- Продуктов, которые провоцируют возбуждение ЦНС и ССС;
- Жирной, жареной, соленой, острой пищи;
- Консервов, колбасных и копченых продуктов.
Также необходимо поддерживать водно-солевой баланс и пить больше чистой воды. Если нужно снизить вес, то стоит придерживаться простых правил:
- Не переедать: порции должны быть маленькими;
- Контролировать калорийность блюд;
- Отказаться от сладкого, мучного, фаст-фуда, полуфабрикатов, алкоголя;
- Разделить дневной рацион на 4-5 приемов;
- Исключить из ужина тяжелую пищу;
- Ввести в рацион больше овощей, фруктов, нежирной рыбы, орехов, семечек.
Посильная физическая активность поможет снизить АД, улучшит насыщение тканей кислородом, приостановит развитие сахарного диабета. Полезны продолжительные прогулки на свежем воздухе, плавание, велопрогулки и легкий бег, танцы, йога, аэройога, верховая езда и катание на лыжах. Главное правило спортивных занятий — они должны приносить радость, не вызывать переутомления и физической усталости, не провоцировать поднятия АД. В противном случае необходимо ограничивать физические нагрузки и проконсультироваться с врачом для назначения курса лечебной физкультуры.
При выявленном атеросклерозе назначают вторичную профилактику. Заключается она в дополнительном контроле за АД и прохождении курса из медикаментов для разжижения крови и поддержании АД на нормальном показателе.
Атеросклеротический кардиосклероз — опасное заболевание сердечно-сосудистой системы, которое при неправильном лечении может привести к внезапной смерти от остановки сердца. Симптомы на ранних этапах болезни выражены слабо, и часто их путают с усталостью и переутомлением. С развитием болезни начинают проявляться такие характерные ощущения, как давящая боль в груди, отдышка даже при незначительных нагрузках, бессонница, головокружения, сопровождающиеся тошнотой и рвотой.
Диагностика кардиосклероза — комплексная, и состоит из лабораторных и аппаратных исследований. По результатам анализов врачи назначают лечение. Обычно оно включает лекарственную терапию с обязательным соблюдением диеты, прием средств народной медицины для укрепления иммунитета и контроля АД, лечебную физкультуру. Несоблюдение предписаний врача или самолечение при кардиосклерозе недопустимо и может закончиться резким ухудшением самочувствия и инфарктом миокарда.