Заболевание, которое сопровождается холестериновыми отложениями на стенках кровеносных сосудов и артерий, называют атеросклерозом. В медицине выделяют несколько видов недуга, различающихся симптоматикой, локализацией, выбором диагностики и осложнениями. В зависимости от типа болезни врачи назначают лекарственные препараты, диеты и общую терапию.
Содержание
Подход к классификации заболевания
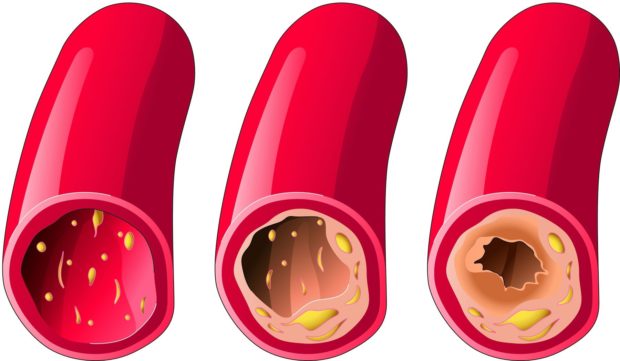
Среди всех сердечно-сосудистых заболеваний самый распространенный — атеросклероз. Для него характерно отложение и увеличение на внутреннем слое сосудистой стенки атерогенного плазменного апопротеина-В, который богат ЛПНП. Со временем отложения преобразуются в соединительную ткань с образованием холестериновых бляшек. Они способны частично или полностью закупорить кровеносный сосуд, спровоцировать образование тромбов и стать причиной обильного внутреннего кровотечения.
В зависимости от локализации холестериновых отложений различают следующие виды атеросклероза:
- Коронарный, при котором поражена аорта сердца и сосуды, его питающие;
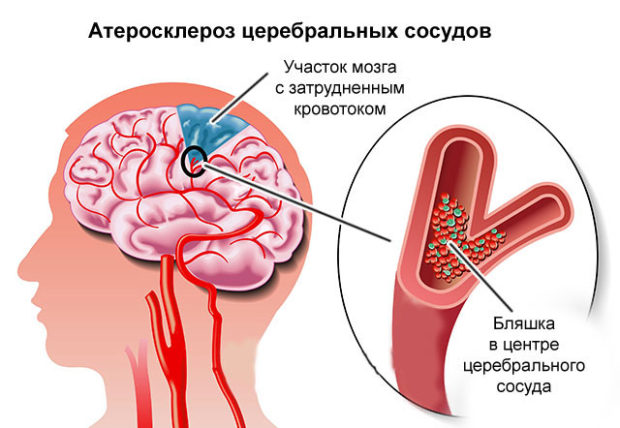
- Церебральный, связанный с поражением кровеносных сосудов головного мозга;
- Облетирирующий, который обычно проявляется в сосудах нижних конечностей;
- Почечный;
- Пенильный, поражающий сосуды пениса;
- Брахиоцеофальный, возникающий при сужении сонной, позвоночной или подключичной артерии;
- Мезентериальный, проявляющийся в артериях кишечника.
Формы атеросклероза также различаются местом расположения. Выделяют:
- Атеросклероз аорты;
- Сердечный;
- Мозговой;
- Почечный;
- Кишечный;
- Нижних и верхних конечностей.
Самым распространенным видом атеросклероза является патология аорты.
Обычно она проявляется в брюшном отделе и сопровождается:
- Появлением в холестериновой бляшке мелкозернистого детрита, который образуется из-за распада липидов и белка, волокон эластина и коллагена, а также из-за кристаллизации жирных кислот;
- Обызвествлением.
- Выражается в появлении дефектов кожи и слизистых оболочек и появлении под ними нарывов.
Формы атеросклероза могут иметь двоякие изменения. При медленном сужении артерии и хронической недостаточности кровообращения начинаются ишемические процессы: склероз стромы, дистрофия и атрофия. В случае острой окклюзии и острой недостаточности кровотока происходят некротические изменения в виде кровоизлияний, гангрены или инфарктов. Проявляются они обычно при прогрессирующем атеросклерозе сосудов.
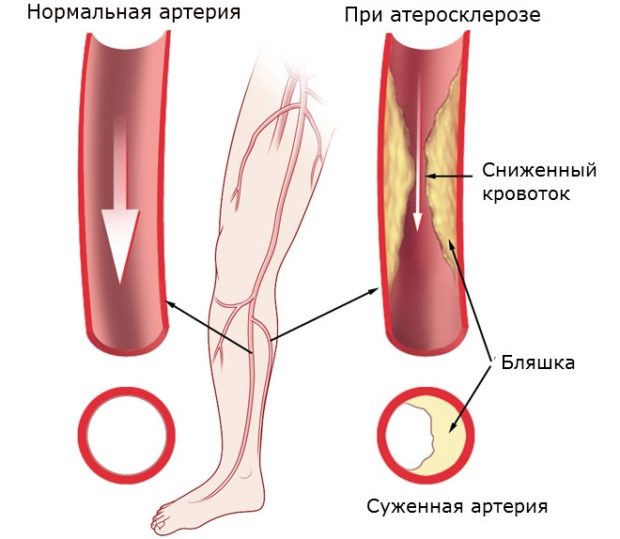
У заболевания нижних конечностей дополнительно разграничивают виды атеросклероза исходя из стадии развития. В российской медицине применяют классификацию доктора Покровского.
Она различает:
- Первые три стадии, которые сопровождаются болевыми ощущениями в ногах при прохождении 1000 м, свыше 200 м и от 25 до 200 м соответственно;
- На четвертой стадии боль возникает при прохождении небольших дистанций (до 25 м) и в состоянии покоя;
- На пятой стадии болевые ощущения постоянны, возникают нарушения кожного покрова (язвы) и омертвевшие участки ткани.
На пятой стадии заболевания лекарственная терапия уже не имеет эффективности, для спасения жизни пациента часто проводят ампутацию пораженной конечности.
Особенности классификации
Классификация атеросклероза проводится по нескольких показателям. Самая обширная — по месту локализации. Флебологи и хирурги разделяют заболевание на:
- Гемодинамическое — проявляется в активных расстройствах при АГ и иных сосудистых патологиях. Общее лечение заключается в назначении тромболитков, венотоников и антикоагулянтов;
- Метаболическое — возникает на фоне дисбаланса углеводного обмена, нарушения аутоиммунной системы и неправильного питания;
- Смешанное — сопровождается уменьшением кровотока и ухудшением обменных процессов.
При смешенной форме наблюдается резкое увеличение жирового метаболизма и повышение свертываемости крови, что провоцирует разрастание внутри полости сосуда холестериновых отложений. При критическом сужении диаметра артерии необходимо экстренное хирургическое вмешательство.
Доктор Мясников А.Л. создал классификацию по нескольким клинико-морфологическим формам. Первая из них — доклиническая. Для нее характерно отсутствие выраженных симптомов. Вторая — ишемическая — стадия сопровождается активным формированием липидных пятен, воспаление которых приводит к образованию рубцов и соединительной ткани. На физическом уровне это вызывает слабость, апатию, отечность.
Следующая стадия — тромбонекротическая. Она отличается формированием кровяных сгустков из липидных пятен и жировых отложений. Образующиеся тромбы и бляшки, эмболы приводят к закупорке сосудов. Результат этого процесса — остановка сердца, инсульт, инфаркт, нарушение работы внутренних органов. Последняя стадия — склеротическая. Сопровождается она образованием рубцов на пораженной стенке сосуда. Артерии утрачивают трофические функции, что приводит к фиброзу и склерозу.
Классификация клинических форм атеросклероза зависит и от очага расположения атеросклеротических патологий, возможных осложнений и предполагаемого исхода. Разделение атеросклероза на осложненных и неосложненный зависит от типа бляшки. Если наблюдается наличие кальцифицированных отложений с признаками некроза, тромбоза разной степени выраженности и изъявлениями в сопровождении клинических симптомов — то это атеросклероз с осложнениями. Неосложненный тип болезни сопровождается только образованием фиброзной бляшки.
Механизм развития болезни
Распространенный атеросклероз приводит к нарушению проницаемости тонкого слоя внутренней поверхности сосуда и скоплению гладкомышечных клеток и макрофагов. Они способны собирать и трансформировать в пенистые клетки обычные липиды. При повышении в них уровня холестерина и его эфиров начинается процесс распада клеток. Одновременно лизосомальные ферменты и липиды начинают проникать в межклеточное пространство, что вызывает фиброзную реакцию: ткань окружает липидную массу и провоцирует появление фиброзно-атероматозной бляшки.
По клинике разделяют 3 периода развития болезни сосудов:
- Доклинический;
- Латентный;
- Активный.
Для первого этапа характерны вазомоторные нарушения, с которыми организм может справиться своими силами. Диагностировать доклинический период можно только при помощи МРТ или КТ. На латентном этапе происходит отложение липидов на стенках сосудов, что ведет к образованию липидных пятен. Они и становятся причиной появления холестериновых бляшек. При исследовании биохимического анализа крови устанавливают превышение уровня жиров.
Лечение проходит при помощи лекарственной терапии и средств народной медицины. На активной стадии выявляют омертвевшие ткани и очаговый склероз. Сопровождается она инфарктом и развитием ишемии. Для избежания полной закупорки сосудов и развития гангрены или некроза назначают хирургическое лечение. Высокий уровень патологии внутренних органов вызывает сердечную недостаточность и интоксикацию, может привести к внезапной смерти.
Различают 2 группы патогенных факторов, способствующих развитию атеросклероза. К первой относят причины, влияющие на возникновение заболеваний сердечно-сосудистой системы:
- Патология печени и почек;
- Нарушение работы эндокринных желез.
Вторую группу составляют факторы, под воздействием которых в интиму сосудов проникают атерогенные липопротеиды:
- Утрата прочности эндотелием;
- Сокращение выделения холестерина из интимы;
- Уменьшение формирования тканеспецифичных гормонов, что влечет увеличение объема разрастающихся пролиферирующих клеток гладкой мускулатуры;
- Рост тромбоксана и эндотелина;
- Сокращение выработки простациклина.
Заболевание приводит к осложнениям двух типов. Хронические протекают медленнее и отличаются недостаточным насыщением питательными веществами и кислородом тканей. Острые осложнения проявляются в образовании тромбов, эмболов и спазмов сосудов.
Виды атеросклеротической болезни
Хроническая форма
Развитие патологии провоцирует нарушенный липидный обмен, а также избыток холестерина в крови, которые меняют структуру и функцию сосудистых стенок, ухудшают работу кровяных системы. Относят атеросклероз к хроническим болезням — так называют длительные заболевания, которые можно контролировать, но не излечить. Хроническую форму обычно используют для обозначения патологии, продолжающейся более 3 месяцев.
Сопровождается атеросклероз:
- Нарушением обменных процессов;
- Воспалительными процессами;
- Нарушением деятельность однослойного пласта клеток, имеющих мезенхимное происхождение, и покрывающих внутреннюю поверхность сосуда;
- Формированием бляшек на сосудистых стенках;
- Появлением гиалиноза, склерозирования, кальциноза артерий.
Результат этих процессов — потеря сосудом эластичности. Полость сосудов частично или полностью перекрывается бляшкой, что вызывает прогрессирующих стеноз и атеротроиботические процессы. Основные симптомы заболевания проявляются через много лет после его возникновения. Обычно симптоматику в зависимости от типа боли составляет:
- Повышенное артериальное давление, которое сопровождается патологией сосудов почек и аорты;
- Давящая боль в груди при физических и эмоциональных нагрузках;
- Нарушение сердечного ритма;
- Нарушение памяти, внимания, частые шумы в голове и головокружения;
- Внезапные боли в области голени, которые возникают при ходьбе;
- Слабость в мышцах верхних конечностей и пониженные показатели в них АД.
В зависимости от места возникновения болезни развиваются такие патологии, как:
- Артериальная гипертензия;
- Инфаркт миокарда;
- Порок сердца;
- Нарушение сердечного ритма;
- Инфаркт кишечника;
- Образование трофических язв;
- Гангрена;
- Ишемический инсульт;
- Сердечная недостаточность.
Виды хронического атеросклероза различаются не только локализацией, симптоматикой, диагностикой и прогнозами на жизнь, но и осложнениями, методами лечения и ограничениями.
Боковой атеросклероз
Относят эту форму атеросклероза к тяжелым заболеваниям нервной системы, при которой выборочно поражаются в головном или спинном мозге двигательные нейроны. Боковой амиотрофический склероз (БАС) прогрессирует медленно и заканчивается летальным исходом. Во время заболевания развивается патология спинномозговых нейронов. В боковых частях спинного мозга погибают двигательные клетки, что приводит к остановке передачи импульсов от мозговых нейронов к мышцам. Сопровождается процесс потерей подвижности конечностей.
Боковой атеросклероз включает 3 типа патологии:
- Наследственную;
- Классическую, которая наиболее распространена и вызывается вирусами;
- Гуам-гип. Отличается она медленным протеканием болезни.
По месту поражения подразделяют БАС на 4 формы:
- Шейно-грудную;
- Бульбарную;
- Пояснично-крестцовую;
- Церебральную.
Группа риска включает:
- Людей старше 45 лет;
- Людей, злоупотребляющих курением;
- Людей, работающих на вредных производствах;
- Людей с наследственной предрасположенностью.
Причиной возникновения болезни также является избыток холестерина в крови, нарушенные обменные процессы и нарушение работы эндокринной системы. Обычно болезнь поражает сначала конечности, затем — тело. Симптомы БАСа:
- Слабость в руках и ногах;
- Спазмы рук и языка;
- Трудности с глотанием;
- Нарушение моторики рук.
Со временем становится невозможно контролировать руки и ноги, и человек не может обслуживать себя без посторонней помощи. Последняя стадия отличается полной атрофией мускулатуры дыхательных путей, и пациента подключают к аппарату искусственной вентиляции легких.
При подозрении на БАС диагностику необходимо начинать с биохимического и молекулярно-генетического анализа крови. Затем проводят аппаратное лечение с использованием МРТ, биопсии мышечной ткани и ЭКГ.
Генерализованная форма болезни
Заболевание, при котором одновременно поражается несколько разных сосудов, называют атеросклерозом генерализированным. Что это такое — хронический недуг, связанный с нарушением липидного метаболизма и сопровождающийся опасным сужением просвета кровеносных сосудов.
К возникновению и прогрессированию генерализированного атеросклероза приводят следующие физические факторы:
- Возрастные изменения, начинающиеся после 40 лет;
- Пол (у мужчин болезнь проявляется раньше из-за меньшего уровня антиатеронных а-ЛП в крови);
- АГ;
- Лишний вес;
- Сахарный диабет;
- Гиподинамия;
- Психоэмоциональное состояние;
- Повышенное содержание холестерина в крови, а также атерогенных липопротеидов и триглицерида;
- Наследственность;
- Наличие вредных привычек;
- Употребление стероидных гормонов;
- Подагра.
К этиологическим факторам, вызывающим заболевание, относят:
- Долгое пребывание в некомфортном психологическом климате;
- Нарушенный обмен веществ;
- Болезни эндокринной системы;
- Повышенная вязкость крови;
- Нарушение функции щитовидной железы;
- У женщин — дефицит половых гормонов.
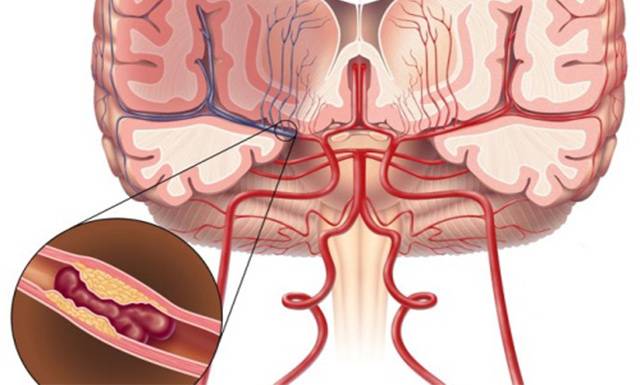
Генерализированный атеросклероз также возникает при употреблении в пищу большого количества жирной пищи. Результат неправильного питания — увеличение выработки липидов. Они начинают откладываться в жировой ткани и на внутренней поверхности сосудистых стенок. Развитие генерализованного атеросклероза обычно происходит в сосудах головного мозга, шеи, сердца и в периферийных артериях. Самое опасное последствие болезни — поражение коронарных сосудов и головного мозга.
При прогрессировании сужения брахиоцефальных артерий происходит снижение физической активности, резкое ухудшение памяти и умственных способностей. При закупорке сосуда холестериновой бляшкой более, чем наполовину повышается риск повреждения сосудистой стенки из-за повышенного кровяного давления. Это может привести к тяжелому мозговому кровоизлиянию, которое без экстренного хирургического вмешательства закончится смертью.
Опасен кардиосклероз возникновением аневризмы, связанной с расширением и выпячиванием стенки кровеносного сосуда. При ее разрыве наступает быстрая смерть.
Медики выделяют несколько разновидностей коронаросклероза:
- Атеросклеротический, который обусловлен наличием ИБС;
- Постинфарктный, который начинает развиваться в области некроза, появившейся после инфаркта;
- Постмиокардический, возникающий после воспалительных процессов в миокарде.
Генерализованный атеросклероз конечностей обычно поражает ноги и проявляется в постоянной мышечной слабости, ощущением холода даже в теплое время года. Первые опасные симптомы — перемежающаяся хромота, появление на коже трофических язв.
Диагностика и лечение
Диагностика генерализованного атеросклероза включает такие методы, как:
- Полный биохимический анализ крови;
- Анализ мочи на уровень глюкозы;
- УЗИ, МРТ, рентген-диагностика;
- Ангиография аорты;
- Фонокардиограмма.
Лечение генерализованного атеросклероза базируется на 2 основных методах. Первый — медикаментозная терапия, которую применяют в большинстве случаев. Второй — хирургическое вмешательство. Его назначают при угрозе жизни пациента. Основное назначение лекарственных препаратов состоит в понижении уровня холестерина в крови. Делят все медикаменты на несколько групп:
- Ионообменные смолы;
- Никотиновую кислоту;
- Статины;
- Бета-блокаторы;
- Антогонисты кальция;
- Нитропрепараты.
Одновременно могут назначаться лекарства для улучшения тонуса сосудов и обменных процессов. Дозировку и курс приема прописывает врач. Немедикаментозная или народная терапия рекомендуется как вспомогательная, и состоит из отваров, настоев, примочек и т.д.
Хирургические методы включают ангиопластику, стентирование и шунтирование. Вне зависимости от выбранного способа лечения больному назначают обязательную перемену образа жизни. Необходимо соблюдать постоянную диету, контролировать вес, исключить из окружения источники стресса, увеличить физическую активность и заняться лечением сторонних хронических болезней.
Выраженная форма ГА
Этот тип заболевания характерен для людей старшего возраста, и отличается тяжелой клинической картиной протекания. Он часто имеет симптомы инфаркта, ИБС, инсульта и др. Выраженный генерализированный атеросклероз диагностируется с высокой степенью точности благодаря яркой симптоматике.
Тактика ведения пациентов зависит от места патологии, имеющихся осложнений и характера течения заболевания. Профилактика и лечение патологии направлены на:
- Приведение в норму показателей липидов. Народные средства для этого применяются наравне с медикаментами;
- Коррекцию гемодинамических нарушений;
- Медикаментозное устранение осложнений ГА.
Липидный профиль включает следующие показатели:
- Общий холестерин, который поступает с пищей и вырабатывается клетками печени. Его нормальное значение — 3,2-5,5 ммоль/л;
- ЛПНП — норма 1,70-3,5 ммоль/л;
- ЛПВП — не ниже 0,9 ммоль/л;
- Триглицериды — норма 0,41-1,8 ммоль/л;
- Индекс атерогенности не менее 3,5.
К общим правилам терапии относят:
- Корректировку изменяемых причин возникновения болезни и их устранение;
- Предотвращение разрыва холестериновой бляшки, которое может привести к инфаркту;
- Удаление или растворение появившегося тромба;
- Своевременное проведение операции для устранения стеноза или окклюзии.
Медикаментозное лечение проводят больным с уплотненными стенками артерий, с высоким или очень высоким риском летального исхода от болезней сердца и сосудов. Одновременно с назначением лекарственных препаратов проводится постоянный контроль артериальной гипертонии, гипергликемии и возникновения новых факторов риска ССЗ.
Немедикаментозная терапия при выраженном АГ
Важным фактором при лечении выраженного атеросклероза является постоянное соблюдение здорового образа жизни. Подразумевается соблюдение диеты, корректировка веса, повышение физической активности и контроль эмоционального состояния.
Гиполипидемическая диета базируется на следующих принципах:
- Разнообразие пищи и подсчет употребляемых калорий;
- Разделение доли белков, жиров и углеводов. 15% должно приходиться на белки, 30% — на жиры, а оставшаяся часть — на углеводы;
- Уменьшение жиров животного происхождения до 7%;
- Исключение из рациона продуктов, содержащих холестерин;
- Употребление нежирных сортов мяса, птицы, рыбы;
- Ежедневное употребление обезжиренной молочной продукции;
- Доля легкоусвояемых углеводов в суточной калорийности не должна превышать 10%;
- Свежие овощи и фрукты без учета картофеля, в сутки нужно съедать от 400 г;
- Количество соли — до 6 г в день.
У людей с избыточным весом или ожирением липидный обмен нарушен в 99,99% случаев. Снижение веса для них является необходимой частью терапии и осуществляется при помощи мягкой диеты и повышения физической нагрузки.
Никотин и иные токсичные вещества, присутствующие в сигаретном дыме, способны вызвать ломкость сосудов. Курение приводит к повышению уровня холестерина и ЛПНП. Отказ от курения — одно из важных условий для лечения заболевания. Употребление алкоголя не рекомендуется пациентам с АГ, подагрой и ожирением. Вино и водка могут спровоцировать развитие миопатии или рабдомиолиз при одновременном курсе статинов. В больших дозах алкоголь способен повышать уровень ЛПВП и снижать вероятность смертности от ИБС. Разрешенная дневная норма (виски, коньяк, сухое вино, односолодовый скотч) для мужчин — 30 мл, и 20 мл — для женщин.
Повышение физической активности должно происходить согласно возрасту, физическим данным, уровня подготовки организма. Обычно врачи рекомендуют длительные прогулки на свежем воздухе, плавание или водную йогу, водную аэробику, йогу, дыхательную гимнастику, иппотерапию, аэройогу и велосипедные прогулки. Дополнительно может быть назначен курс массажа и специальная лечебная физкультура.
Системный атеросклероз
Основным патогенозным фактором, приводящим к данной форме болезни, является возникновение липидной инфильтрации на внутренней сосудистой стенке и последующее разрастание соединительной ткани. Второе название системного атеросклероза — мультифокальный. Диагностируют его в 50% случаев.
При систематическом виде каждая из форм усугубляется сторонними хроническими заболеваниями:
- В случае поражения аорты и артерий головного мозга гипертония повышает риск инсульта;
- Если патология затронула коронарные сосуды, то основной фактор осложнений — уплотнение стенок сосудов и сужение просвета.
Опасность заболевания в том, что возникшая в одной области патология переходит на другую. Поэтому при диагностировании локального заболевания обязательно проводят комплексное обследование. При поражении 2 и более зон выраженные признаки болезни проявляются с увеличением числа атеросклеротических бляшек. Каждый орган реагирует на недостаток крови по-своему:
- Нарушение кровообращения головного мозга проявляется в головокружении, снижении остроты слуха и зрения, затрудненной способности говорить, усталости и быстрой утомляемости, нарушении памяти;
- Патология коронарных сосудов сопровождается болью в груди, проявлениями ишемии, стенокардии, нарушением сердечного ритма и инфарктом миокарда;
- Поражение брюшной аорты приводит к ишемии почек, почечной недостаточности, гангрене ног или инсультам;
- Нарушение проходимости периферических артерий сопровождается сильной болью в ногах и судорогами, язвами на поверхности кожи, перемежающейся хромотой и гангреной;
- Поражение почек часто проявляется в виде ишемии, которую провоцирует наличие гипертонической болезни.
Симптоматика атеросклероза почек — тошнота и рвота, наличие крови в моче, частые боли в животе и в области поясницы.
Атеросклероз позвоночных артерий опасен:
- Нарушением работы мозга. Начинаются психоэмоциональные расстройства, проблемы со зрением и слухом, координацией движений;
- Нарушением двигательной функции, в результате чего больной утрачивает способность к самообслуживанию;
- Инсультом.
Развитие атеросклероза подключичной артерии вызывает облитерирующий атеросклероз, неспецифический аортоартериит, облитерирующий эндартериит и т.д.
Проявлется эта форма в:
- Частых головокружениях и головных болях;
- Ухудшении зрения и слуха;
- Ухудшении координации движений.
Если затронуты сосуды рук, то добавляются такие симптомы, как боль и слабость в мышцах, некроз пальцев.
Для подтверждения диагноза необходимо сдать анализы крови на уровень сахара и холестерина, общий анализ мочи, а также пробы — добутаминовую и нетроглицериновую. Дополнительно назначают аппаратные методы диагностики:
- ЭКГ;
- УЗИ;
- Велоэргометрию;
- Эхокардиографию;
- Холтеровское мониторирование;
- Рентген;
- Ангиографию;
- Дуплексное сканирование;
- Радиоизопное исследование сердца и почек.
Обычно лечение системного атеросклероза подразумевает назначение диеты и лекарственной терапии. Лишь в 20% случаев устранение патологии проводится хирургическим путем.
Диффузная форма болезни
При кардиосклерозе происходит постепенное рубцевание тканей миокарда, которое затрагивает всю мышцу. Наличие большого количества рубцов приводит к деформации клапанов и нарушению работы органа. Диффузный атеросклероз — наиболее опасная форма патологии, при которой происходит равномерное замещение кардиомиоцитов соединительной тканью и ее элементами. Этот вид мелкоочагового атеросклероза развивается обычно на фоне хронической коронарной недостаточности, воспаления миокарда или коронарного атеросклероза, а также при:
- Ревматизме;
- Дистрофичексих или гипертофических явлениях в миокарде;
- Травмах сердечной мышцы;
- Самолечении заболеваний ССС;
- Скоплении в организме большого количества солей тяжелых металлов.
На ранних стадиях болезнь протекает со слабо выраженной симптоматикой. Диффузный атеросклероз отличается следующей клинической картиной:
- При физической нагрузке появляется одышка. Возникает она при нарушении сократительной способности левого желудочка или при наличии рубцов. Со временем одышка проявляется даже в состоянии покоя;
- После физических нагрузок появляется сухой кашель, который с развитием болезни сопровождает пациента и во время отдыха, что говорит об отеке легких;
- Боль в районе правого подреберья свидетельствует о застое в большом круге кровообращения и часто сопровождается отечностью, гидротораксом и асцитом;
- Выраженная аритмия;
- Отечность ног в вечернее время. Начинается с лодыжек, затем переходит на голень и бедро;
- Поражение миокарда, которое приводит к цинозу кожи на носовых крыльях;
- Обильное выпадение волос, изменение структуры и цвета ногтей, гиперпигментация кожного покрова.
Если при появлении 2-3 симптомов не обратиться к врачу и не начать лечение, то появляется риск развития патологии печени или легких, острой сердечной недостаточности, инфаркта миокарда.
Субклиническая форма болезни
Характерная черта этого заболевания — отсутствие симптомов атеросклеротического поражения при ярких клинических проявлений. Начинает развиваться субклинический атеросклероз при повышении в крови уровня холестерина и липопротеидов низкой и очень низкой плотности и при нарушении соотношения объема холестерина и фосфолипидов. На этой стадии отсутствуют органические поражения сосудов, еще не сформированы бляшки, и симптомы выражены слабо.
Развитие патологии можно установить только по наличию метаболических нарушений: повышенное содержание глюкозы, повышение уровня ЛПНП и снижение в крови уровня ЛПВП, дислипидемия, метаболический синдром. Дислипидемия — это уплотнение сосудистой стенки и сужение просвета кровеносного сосуда. Метаболический синдром — совокупность гормональных, метаболических и клинических нарушений, который становятся причиной развития заболеваний сердечно-сосудистой системы. Обычно он возникает на фоне ожирения или сахарного диабета.
Субклинический атеросклероз может не иметь выраженной и периодической симптоматики на протяжении многих лет. В венечных артериях первая стадия заболевания может начать развиваться в 10 лет, в мозговых — к 35 годам, а клиника проявиться лишь в 40-70 лет.
Для выявления факторов риска заболевания предусмотрена система первичного обследования бессимптомных клинически пациентов. Общий скрининг проводится при обращении к врачу у женщин после 45 лет, у мужчин — 35 лет. Для мужчин и женщин, старше 20 лет, проведение скрининга является обязательным, если ранее диагностирован:
- Сахарный диабет на фоне заболеваний сердечно-сосудистой системы;
- Наследственная гиперлипопротеинемия или подозрения на нее;
- Гипертензия.
Каждому пациенту присваивают один из уровней категории риска:
- Низкий;
- Умеренный;
- Высокий.
Дополнительно назначают анализы на уровень в крови липидов и в дальнейшем проводят его на ежегодной и обязательной основе.
Диагностика и лечение
Медикаментозная терапия назначается при выявлении уровня холестерина в 3 ммоль/л и выше. При наличии артериальной гипертензии, сахарного диабета и иных выявленных хронических заболеваний курс лечения корректируют с их учетом.
Субклинический атеросклероз на доклинической стадии можно выявить при проведении ЭКГ или при помощи велоэргометрии, тредмил-теста при совершении физических упражнений. Эти методы используются также для распознавания ишемии сердца на доклинической стадии. Атеросклероз прецеребральных и периферических сосудов диагностируется:
- По снижению, асиметрии или отсутствию пульса в артериях стоп и при проведении пальпации сонных артерий;
- При установлении систолического шума во время аускультации подключичных и сонных артерий;
- С помощью допплерографии устанавливают наличие стеноза;
- С помощью ангиографии.
Диагностируется субклинический атеросклероз нижних артерий с помощью лодыжечно-плечевого индекса давления. Суть способа — в измерении показателей АД на плече и на лодыжке. У здорового человека эти показатели одинаковы. При более низком давлении в нижних конечностях ставят подозрение на атеросклеротические изменения сосудов.
Всем пациентам назначается ЭКГ и эхокардиограмма. Если нет негативных изменений, то потенциальным больным рекомендуют повторное ЭКГ через год. Если диагностика подтвердила наличие болезни, то пациенту рекомендовано:
- Амбулаторное лечение;
- Наблюдение у кардиолога;
- Обязательный анализ липидного профиля — раз в квартал, ЭКГ — раз в 6 месяцев, ЭХО КГ — раз в год.
Субклинический атеросклероз опасен долгим бессимптомным развитием. Атеросклеротические процессы нередко начинаются в детском возрасте, и дают о себе знать лишь при разрыве холестериновой бляшки и образовании тромба. Проявиться он может и внезапным инсультом, инфарктом миокарда.
Чтобы избежать осложнений и риска для жизни пациента, вместе с медикаментозным лечением врачи назначают пациентам диету, здоровый образ жизни и физическую активность.
Диета направлена на снижение в рационе продуктов, богатых жирами и холестерином, соли и сахара. Повышение физической нагрузки необходимо для улучшения кровообращения, насыщения органов кислородом и питательными веществами. Отказ от алкоголя и курения — шаг к естественному укреплению сосудов, очищению организма от токсинов и улучшению дыхательных функций организма.